- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Дайджест
- QuaCol
- Разделы
- Пациентy
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Документы и приказы: Проект клинические рекомендации РОХ Кровотечение из опухоли желудка-2023
Полный текст статьи:
Клинические рекомендации
Кровотечение из опухоли желудка
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: С16
Возрастная группа: Взрослые.
Разработчик клинической рекомендации: Общероссийская общественная организация "Российское общество хирургов".
Год утверждения: 2023.
Оглавление
- Список сокращений
- Термины и определения
1. Краткая информация по заболеванию или состоянию (группе заболеваний или состояний)
1.1. Определение заболевания или состояния (группы заболеваний или состояний)
1.2. Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
1.3. Эпидемиология заболевания или состояния (группы заболеваний или состояний)
1.4. Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
1.5. Классификация заболевания или состояния (группы заболеваний или состояний)
1.6. Клиническая картина заболевания или состояния (группы заболеваний или состояний)
2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
2.1. Жалобы и анамнез
2.2. Физикальное обследование
2.3. Лабораторные диагностические исследования
2.4. Инструментальные диагностические исследования
2.5. Иные диагностические исследования
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
6. Организация оказания медицинской помощи
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
8. Критерии оценки качества медицинской помощи
9. Список литературы
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Приложение А2. Методология разработки клинических рекомендаций
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственных препаратов
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Список сокращений
ЭКГ – электрокардиограмма
ЭГДС – эзофагогастродуоденоскопия
УЗИ – ультразвуковое исследование
КТ – компьютерная томография
Термины и определения
Гематемезис – рвота с примесью алой крови, указывающая на кровотечение из верхних отделов желудочно-кишечного тракта. Рвота содержимым типа «кофейной гущи» характеризуется примесью зернистого темно-коричневого отделяемого. Причиной ее служит кровотечение из верхних отделов желудочно-кишечного тракта небольшой интенсивности или остановившееся.
Гематохезия – выделение значительного объема крови из прямой кишки, что, как правило, указывает на кровотечение из нижних отделов желудочно-кишечного тракта, но может развиваться и при интенсивной кровопотере из верхних отделов с быстрым транзитом крови по кишечнику.
Мелена – черный дегтеобразный стул, обычно указывающий на кровотечение из верхних отделов желудочно-кишечного тракта. Для возникновения мелены должна произойти потеря 100–200 мл крови в верхних отделах желудочно-кишечного тракта, и мелена может сохраняться на протяжении нескольких дней после прекращения кровотечения. Стул черной окраски, в котором не обнаруживается скрытая примесь крови, может наблюдаться при приеме препаратов железа, висмута, некоторых пищевых продуктов, и его следует отличать от мелены.
- Краткая информация по заболеванию или состоянию (группе заболеваний или состояний)
1.1. Определение заболевания или состояния (группы заболеваний или состояний).
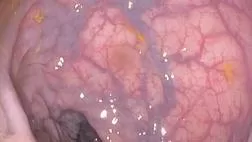
Кровотечение из опухоли желудка – угрожающее жизни состояние, которое развивается при различных формах рака на фоне их инвазивного роста или вследствие распада опухоли [1].
1.2. Этиология и патогенез заболевания или состояния (группы заболеваний или состояний).
Инвазивный рост опухоли приводит к повреждению целостности стенки желудка, при язвенной и инфильтративно-язвенной макроскопических формах опухоли, изъязвление не эпителизируется на фоне стандартной противоязвенной терапии, что может приводить к кровотечению, при более глубоком распространении (инвазии в подслизистый и более глубокие слои) может происходить инвазия в сосуды а также распад опухоли, что приводит к кровотечению. Наиболее высока вероятность кровотечений и более выражена их интенсивность у пациентов с хронической печёночной недостаточностью (например, алкогольной болезнью печени или хроническим гепатитом), наследственными нарушениями свертываемости крови или на фоне приема определенных лекарств. К лекарствам, ассоциированным с желудочно-кишечными кровотечениями, относят антикоагулянты (например, гепарин, варфарин, дабигатран, апиксабан, ривароксабан, эдоксабан), антиагреганты (например, аспирин, определенные нестероидные противовоспалительные препараты, клопидогрел, селективные ингибиторы обратного захвата серотонина) [1-6].
1.3. Эпидемиология заболевания или состояния (группы заболеваний или состояний).
Злокачественные опухоли верхних отделов желудочно-кишечного тракта сохраняют лидирующие позиции в структуре онкологической заболеваемости и смертности. Рак желудка, являясь одной из самых распространенных злокачественных опухолей человека, занимает шестое место в структуре заболеваемости в Российской Федерации (РФ) и второе — в структуре смертности от злокачественных новообразований в 2020 году. Отмечается географическая гетерогенность заболеваемости с максимальным уровнем в Японии, России, Чили, Корее, Китае, минимальным — в США, Австралии, Новой Зеландии. Мужчины заболевают в 1,3 раза чаще женщин; пик заболеваемости приходится на возраст 65 лет. Кровотечения из опухолей желудка составляют 9—11% от всех желудочно-кишечных кровотечений [2-8].
1.4. Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем.
Классификация опухолей желудка по МКБ основывается на локализации опухоли и подразделяется на пункты. Кровотечения из опухолей желудка не классифицируются в отдельной рубрике и кодируются как желудочно-кишечное кровотечение [9].
C16: Злокачественное новообразование желудка
C16.0 Злокачественное новообразование: кардии
C16.1 Злокачественное новообразование: дна желудка
C16.2 Злокачественное новообразование: тела желудка
C16.3 Злокачественное новообразование: преддверия привратника
C16.4 Злокачественное новообразование: привратника
C16.5 Злокачественное новообразование: малой кривизны желудка неуточненной части
C16.6 Злокачественное новообразование: большой кривизны желудка неуточненной части
C16.8 Злокачественное новообразование: поражение желудка, выходящее за пределы одной и более вышеуказанных локализаций
C16.9 Злокачественное новообразование: желудка неуточненной локализации
1.5. Классификация заболевания или состояния (группы заболеваний или состояний).
В настоящее время общепринята эндоскопическая классификация язвенных кровотечений по Forrest, согласно которой выделяют 3 группы: Forrest I — продолжающееся кровотечение, Forrest II — состоявшееся кровотечение, Forrest III — язва без признаков кровотечения [7]. Следует отметить, что данная классификация предложена и используется для оценки кровотечений язвенного генеза. Однако при анализе зарубежных публикаций отмечено, что авторы довольно успешно пользуются данной классификацией, которая, безусловно, удобна для определения лечебной тактики и при опухолевых кровотечениях, учитывая, что именно изъязвление опухоли является ключевым фактором, приводящим к кровотечению.
1.6. Клиническая картина заболевания или состояния (группы заболеваний или состояний).
При массивном кровотечении могут проявляться признаки шока и гиповолемии (наличие тахикардии, тахипноэ, бледности, потливости, олигурии, спутанности сознания), симптомы анемии (бледность, потливость). У пациентов с менее тяжелой кровопотерей может отмечаться лишь умеренная тахикардия (частота сердечных сокращений > 100) либо вовсе отсутствовать какие-либо признаки. Ортостатические изменения пульса (перепад на > 10 ударов/минуту) или артериального давления (падение ≥ 10 мм рт.ст.) часто развиваются после острой кровопотери. Однако ортостатические измерения неинформативны у больных с тяжелым кровотечением (которое может вызывать обмороки) и в целом не отличаются чувствительностью и специфичностью в качестве меры внутрисосудистого объема, особенно у пожилых пациентов.
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики.
2.1. Жалобы и анамнез.
Критерии установления диагноза:
Диагноз кровотечения из опухоли желудка устанавливается на основании данных анамнеза, клинических признаках кровотечения в просвет ЖКТ, лабораторных признаках кровопотери и результатах диагностической эзофагогастродуоденоскопии (ЭГДС) [7-10].
· У всех пациентов с предполагаемым диагнозом злокачественной опухоли желудка, осложненной кровотечением рекомендуется тщательный сбор жалоб и анамнеза с целью выявления факторов, которые могут повлиять на выбор тактики лечения [1,4,6,9].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
Комментарии: Сбор анамнеза помогает уточнить количество и частоту выделения крови. При указаниях на рвоту с примесью крови следует спросить пациента, выделялась ли кровь уже при первом эпизоде рвоты либо после первоначального или нескольких эпизодов рвоты без примесей. Кроме того, специалисту для дифференцировки кровавой рвоты от кровохарканья необходимо задать пациенту конкретные вопросы, поскольку он может не различать эти два состояния. Анализ клинических симптомов должен включать расспрос о наличии дискомфортных ощущений в животе, похудания, проявлений повышенной кровоточивости, результатах предшествующей колоноскопии или эзофагогастродуоденоскопии и симптомах анемии (таких как общая слабость, утомляемость, головокружение).
2.2. Физикальное обследование.
·У всех пациентов с подозрением на кровотечение из опухоли желудка рекомендуется выполнение зондирования желудка с целью уточнения наличия кровотечения и подготовки к ЭГДС [1,4,6,9].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
· У всех пациентов с подозрением на кровотечение из опухоли желудка рекомендуется выполнение пальцевого ректального исследования с целью уточнения диагностики внутрипросветного кровотечения [1,4,6,9].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
· Рекомендуется у всех пациентов с диагнозом злокачественной опухоли желудка провести тщательное физикальное обследование, включая оценку общего состояния по шкале ECOG (см. приложение Г1) и оценку нутритивного статуса пациента по шкале NRS-2002 (см. приложение Г2) с целью определения тактики сопроводительной терапии и программы нутритивной поддержки [2,3].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
Комментарии: При общем осмотре необходимо обращать особое внимание на жизненно важные показатели – пульс, артериальное давление, сатурацию.
Необходимо оценивать внешние признаки повышенной кровоточивости (петехии, экхимозы), признаки хронических заболеваний печени (сосудистые звездочки, асцит, пальмарная эритема) и портальной гипертензии (спленомегалия, расширение вен брюшной стенки). Пальцевое исследование прямой кишки необходимо проводить для оценки цвета каловых масс и наличия анальных трещин. Для выявления геморроя проводится аноскопия. При отсутствии явного кровотечения исследование нужно завершить проведением анализа кала на скрытую кровь.
2.3. Лабораторные диагностические исследования.
· Рекомендуется всем пациентам с диагнозом злокачественной опухоли желудка, осложнившейся кровотечением, выполнять общий (клинический) анализ крови развернутый и анализ крови биохимический общетерапевтический, коагулограмму (ориентировочное исследование системы гемостаза), общий (клинический) анализ мочи с целью выявления факторов, которые могут повлиять на выбор тактики лечения [1,4,6,9].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
2.4. Инструментальные диагностические исследования.
· Пациентам с подозрением на кровотечение из опухоли желудка рекомендуется проведение срочной ЭГДС с целью установления источника кровотечения и, при возможности, проведения гемостатических мероприятий [1,9-14].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — 5).
· Пациентам при наличии кровотечения из неверефицированного образования желудка рекомендуется выполнение мультифокальной биопсии из опухоли (биопсия желудка с помощью эндоскопии) с целью установки морфологического диагноза при отсутствии риска рецидива кровотечения [1-4].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
· Рекомендуется всем пациентам выполнять ЭКГ для дифференциальной диагностики нарушений ритма и компенсаторных изменений вследствие перенесенной кровопотери [1,4,9].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
· Пациентам с подозрением на кровотечение из опухоли желудка рекомендуется проведение стандартных инструментальных обследований (рентгенография органов грудной клетки, обзорная рентгенограмма брюшной полости, УЗИ брюшной полости) с целью получения общей информации о состоянии основных систем организма [1,4,9].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
· При необходимости получения дополнительных сведений (распространённость процесса, источник кровотечения) рекомендуется КТ органов грудной клетки и брюшной полости и малого таза с внутривенным болюсным контрастированием, ангиография [1-4,9].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
2.5. Иные диагностические исследования.
Не предусмотрены
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения.
· При обнаружении во время ЭГДС признаков продолжающегося кровотечения из опухоли желудка при определяемом источнике кровотечения или высоком риске его рецидива рекомендуется проведение эндоскопических гемостатических мероприятий. При невозможности эндоскопического гемостаза рекомендуется рассмотреть альтернативные методики - хирургическое/эндоваскулярное лечение [9-21].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2).
· Пациентам с признаками продолжающегося/перенесённого кровотечения рекомендуется проведение системной гемостатической терапии [9,22].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
Комментарий: Хирургическая тактика при кровотечении из опухоли желудка начинается с консервативных мероприятий в условиях противошоковой палаты или реанимации и включает гемостатическую терапию, трансфузию компонентов крови, коррекцию водно-электролитных нарушений. Предпочтительно выполнение ЭГДС в условиях общей анестезии в экстренном порядке не позднее 2-х часов от момента поступления в стационар. При подтверждении диагноза кровотечения из опухоли желудка используются методы эндоскопического гемостаза, такие как инфильтрация раствором адреналина, аргоно-плазменная коагуляция или радиочастотное воздействие и др. Показано выполнение биопсии опухоли при первичной процедуре или в отсроченном порядке при контрольном эндоскопическом исследовании [9-23].
·Пациентам с высоким риском рецидива кровотечения из опухоли или неэффективности эндоскопического гемостаза показано применение рентгенэндоваскулярных технологий [18-21].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
·При рецидиве кровотечения в случае неэффективности эндоскопического и эндоваскулярного гемостаза показано оперативное лечение [1,10,14,16-18].
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — 2).
· Всем пациентам в рамках предоперационной подготовки рекомендуется проведение антибактериальной профилактики, которая предусматривает эмпирическое назначение антибиотиков широкого спектра действия с последующей коррекцией с учетом чувствительности микрофлоры [2-4,9,23,24].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
Комментарии: Анестезиологическое пособие определяется исходя из тяжести состояния пациента, объема хирургического вмешательства, наличия у него сопутствующей патологии. Методом выбора анестезиологического пособия является общая анестезия.
Общие принципы хирургического лечения заключаются в выполнении гастротомии с прошиванием кровоточащего сосуда. В исключительных случаях, при невозможности достижения надежного гемостаза и отсутствии опухолевой инфильтрации окружающих тканей, может быть выполнена резекция желудка или гастрэктомия без лимфодиссекии как единственно возможный способ операции [1-5].
Лечение пациентов по показаниям продолжается в отделении реанимации и интенсивной терапии до стабилизации их состояния с последующим переводом в профильные хирургические отделения. В послеоперационном периоде проводится инфузионная терапия, респираторная поддержка, антибактериальная, антикоагулянтная и антисекреторная терапия, нутритивная поддержка. По показаниям проводится лабораторный и инструментальный мониторинг для оценки состояния и выявления осложнений.
После достижения надежного гемостаза выполняется комплекс инструментальных обследований, включающих биопсию опухоли, а также для оценки распространенности онкологического процесса КТ органов грудной клетки, брюшной полости и малого таза с внутривенным контрастированием.
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Общие принципы реабилитации пациентов отражены в КР Минздрава РФ «Рак желудка» [23]
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
· С целью профилактики возникновения рака желудка, осложнившегося кровотечением, рекомендуется внедрение скрининговых программ диагностики раннего рака желудка, своевременное выявление и эрадикация инфекции Helicobacter pylori [25-28].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — 1).
Организация оказания медицинской помощи
Критерии госпитализации в стационар – клинические и инструментальные признаки кровотечения из опухоли желудка.
Критерии выписки из стационара: достижение стойкого гемостаза, коррекция явлений гиповолемии, анемии, а также определение дальнейшей тактики лечения в случае резектабельного поражения (c возможностью привлечения онкологического консилиума с использованием телемедицинских технологий).
В дальнейшем необходимо проведение маршрутизации пациента к онкологу по месту жительства в соответствии с территориальной схемой оказания онкологической помощи населению.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Не предусмотрена.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Оценка выполнения (да/нет) |
|
|
Оценка клинических симптомов и сбор анамнеза |
Да/нет |
|
|
Выполнение эндоскопического исследования (ЭГДС) |
Да/нет |
|
|
Выполнение лабораторных анализов по стандарту |
Да/нет |
|
|
Выполнение эндоскопического гемостаза при возможности |
Да/нет |
|
|
Выполнение хирургического вмешательства при наличии показаний |
Да/нет |
|
|
Коррекция постгеморрагической анемии |
Да/нет |
Список литературы
1. Стилиди И.С., Сигуа Б.В., Земляной В.П., Курков А.А., Губков И.И. Рак желудка, осложненный кровотечением. Хирургия. Журнал им. Н.И. Пирогова. 2022;(3):101‑114. https://doi.org/10.17116/hirurgia2022031101
2. F. Lordick, F. Carneiro, S. Cascinu, T. Fleitas, K. Haustermans, G. Piessen, A. Vogel & E. C. Smyth13, on behalf of the ESMO Guidelines Committee. Gastric cancer: ESMO Clinical Practice Guideline for diagnosis, treatment and follow-up. Available online 29 July 2022. https://www.annalsofoncology.org/article/S0923-7534(22)01851-8/fulltext#relatedArticles
3. NCCN practice guidelines in oncology. Gastric cancer. Version 2.2022.
4. Щепотин И.Б., Эванс С.Р. Рак желудка: практическое руководство по профилактике, диагностике и лечению. Киев; «Книга Плюс», 2000. — 227 с.
5. Березов Ю.Е. Хирургия рака желудка. М.; Медицина, 1976 г. — 352 с.
6. Русанов А.А. Рак желудка. М.; Медицина, 1979. — 180 с.
7. Forrest JAN, Finlayson NDL, Sherman DJL. Endoscopy in gastrointestinal bleeding. Lancet. 1974;11:395-397. https://doi.org/10.1016/s0140-6736(74)91770-x.
8. Поддубная И.В., Каприн А.Д., Лядов В.К. Классификация опухолей TNM. 8-я ред. Руководство и атлас. Т. I: Опухоли торакоабдоминальной локализации. М.; Практическая медицина, 2018. — 424 с.
9. ImbesiJ.J., KurtzR.C. A multidisciplinary approach to gastrointestinal bleeding in cancer patients. J Support Oncol 2005;3(2):101–10.
10. Halpern AL, McCarter MD. Palliative Management of Gastric and Esophageal Cancer. Surg Clin North Am. 2019 Jun;99(3):555-569. doi: 10.1016/j.suc.2019.02.007. Epub 2019 Mar 27. PMID: 31047042.
11. Loftus EV, Alexander GL, Ahlquist DA, Balm RK. Endoscopic treatment of major bleeding from advanced gastroduodenal malignant lesions. Mayo Clin Proc. 1994 Aug;69(8):736-40. doi: 10.1016/s0025-6196(12)61090-8. PMID: 8035627.
12. Akhtar K, Byrne JP, Bancewicz J, Attwood SE. Argon beam plasma coagulation in the management of cancers of the esophagus and stomach. Surg Endosc. 2000 Dec;14(12):1127-30. doi: 10.1007/s004640000266. PMID: 11148781.
13. Neneman B, Gasiorowska A, Małecka-Panas E. Zastosowanie koagulacji strumieniem argonowym w leczeniu zaawansowanych nowotworów górnego odcinka przewodu pokarmowego [Use of argon plasma coagulation in advanced cancers of the upper digestive tract]. Pol Arch Med Wewn. 2004 Jul;112(1):837-43. Polish. PMID: 15526845.
14. Kopecky K, Monton O, Rosman L, Johnston F. Palliative interventions for patients with advanced gastric cancer: a systematic review. Chin Clin Oncol. 2022 Dec;11(6):47. doi: 10.21037/cco-22-102. PMID: 36632980.
15. Harada K, Zhao M, Shanbhag N, Baba H, Ajani JA. Palliative care for advanced gastric cancer. Expert Rev Anticancer Ther. 2020 Jul;20(7):575-580. doi: 10.1080/14737140.2020.1781620. Epub 2020 Jun 23. PMID: 32543938; PMCID: PMC7415645.
16. Izuishi K, Mori H. Recent Strategies for Treating Stage IV Gastric Cancer: Roles of Palliative Gastrectomy, Chemotherapy, and Radiotherapy. J Gastrointestin Liver Dis. 2016 Mar;25(1):87-94. doi: 10.15403/jgld.2014.1121.251.rv2. PMID: 27014758.
17. Khorobrykh TV, Abdulkhakimov NM, Agadzhanov VG, Aghayan DL, Kazaryan AM. Laparoscopic versus open surgery for locally advanced and metastatic gastric cancer complicated with bleeding and/or stenosis: short- and long-term outcomes. World J Surg Oncol. 2022 Jun 25;20(1):216. doi: 10.1186/s12957-022-02674-3. PMID: 35752852; PMCID: PMC9233806.
18. Li Q, Xu X, Su D, Zhou T, Wang G, Li Z. Long-term survival of an elderly patient with advanced gastric cancer after combination therapy: a case report and literature review. BMC Cancer. 2019 May 16;19(1):459. doi: 10.1186/s12885-019-5683-4. PMID: 31096933; PMCID: PMC6524267.
19. Romera Barba E, Castañer Ramón-Llín J, Sánchez Pérez A, García Marcilla JA, Vázquez Rojas JL. Transcatheter arterial embolization in the management of acute bleeding from advanced gastric cancer. Cir Esp. 2014 Aug-Sep;92(7):492-4. English, Spanish. doi: 10.1016/j.ciresp.2013.11.004. Epub 2013 Dec 27. PMID: 24378191.
20. Meehan T, Stecker MS, Kalva SP, Oklu R, Walker TG, Ganguli S. Outcomes of transcatheter arterial embolization for acute hemorrhage originating from gastric adenocarcinoma. J Vasc Interv Radiol. 2014 Jun;25(6):847-51. doi: 10.1016/j.jvir.2014.02.005. Epub 2014 Mar 19. PMID: 24657087.
21. Minici R, Guzzardi G, Venturini M, Fontana F, Coppola A, Spinetta M, Piacentino F, Pingitore A, Serra R, Costa D, Ielapi N, Guerriero P, Apollonio B, Santoro R, Mgjr Research Team, Brunese L, Laganà D. Transcatheter Arterial Embolization (TAE) of Cancer-Related Bleeding. Medicina (Kaunas). 2023 Jul 18;59(7):1323. doi: 10.3390/medicina59071323. PMID: 37512135; PMCID: PMC10383256.
22. So S, Noh JH, Ahn JY, Na HK, Jung KW, Lee JH, Kim DH, Choi KD, Song HJ, Lee GH, Jung HY. Effect of Antithrombotic Therapy on Bleeding after Argon Plasma Coagulation for Gastric Neoplasms. Gut Liver. 2022 Mar 15;16(2):198-206. doi: 10.5009/gnl210157. PMID: 34373364; PMCID: PMC8924796.
23. Клинические рекомендации Министерства Здравоохранения РФ «Рак желудка» https://cr.minzdrav.gov.ru/schema/574_1
24. Рак желудка: что определяет стандарты хирургического лечения / М. И. Давыдов, М. Д. Тер-Ованесов, А. Н. Абдихакимов, В. А. Марчук // Практическая онкология. – 2001. – Т. 2, № 3(07). – С. 18-24. – EDN QBZCUZ.
25. Ford AC, Yuan Y, Moayyedi P. Helicobacter pylori eradication therapy to prevent gastric cancer: systematic review and meta-analysis. Gut. 2020 Dec;69(12):2113-2121. doi: 10.1136/gutjnl-2020-320839. Epub 2020 Mar 23. PMID: 32205420.
26. Zhang X, Li M, Chen S, Hu J, Guo Q, Liu R, Zheng H, Jin Z, Yuan Y, Xi Y, Hua B. Endoscopic Screening in Asian Countries Is Associated With Reduced Gastric Cancer Mortality: A Meta-analysis and Systematic Review. Gastroenterology. 2018 Aug;155(2):347-354.e9. doi: 10.1053/j.gastro.2018.04.026. Epub 2018 Apr 30. PMID: 29723507.
27. Yoshida N, Doyama H, Yano T, Horimatsu T, Uedo N, Yamamoto Y, Kakushima N, Kanzaki H, Hori S, Yao K, Oda I, Katada C, Yokoi C, Ohata K, Yoshimura K, Ishikawa H, Muto M. Early gastric cancer detection in high-risk patients: a multicentre randomised controlled trial on the effect of second-generation narrow band imaging. Gut. 2021 Jan;70(1):67-75. doi: 10.1136/gutjnl-2019-319631. Epub 2020 Apr 2. PMID: 32241898; PMCID: PMC7788198.
28. Faria L, Silva JC, Rodríguez-Carrasco M, Pimentel-Nunes P, Dinis-Ribeiro M, Libânio D. Gastric cancer screening: a systematic review and meta-analysis. Scand J Gastroenterol. 2022 Oct;57(10):1178-1188. doi: 10.1080/00365521.2022.2068966. Epub 2022 May 9. PMID: 35531944.
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Академик РАН, профессор Хатьков Игорь Евгеньевич (Москва);
Ни у кого из членов рабочей группы при разработке настоящих клинических рекомендаций не возникло конфликта интересов, а именно персональной заинтересованности в получении лично, либо через представителя компании материальной выгоды или иного преимущества, которое повлияло бы или могло повлиять на надлежащее исполнение им профессиональных обязанностей.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций: врачи-хирурги; врачи-анестезиологи-реаниматологи; врачи-эндоскописты.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств).
|
УДД |
Расшифровка |
|
1. |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа. |
|
2. |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа. |
|
3. |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования. |
|
4. |
Несравнительные исследования, описание клинического случая. |
|
5. |
Имеется лишь обоснование механизма действия или мнение экспертов. |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
|
УДД |
Расшифровка |
|
1. |
Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2. |
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3. |
Нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4. |
Несравнительные исследования, описание клинического случая или серии случаев, исследование "случай- контроль" |
|
5. |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
|
УУР |
Расшифровка |
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций: Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже одного раза в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
- Указ Президента Российской Федерации от 07.05.2018 г. №204 «О национальных целях и стратегических задачах развития Российской Федерации на период до 2024 года»;
Приказ Минздрава России от 19.02.2021 N 116н (ред. от 24.01.2022) "Об утверждении Порядка оказания медицинской помощи взрослому населению при онкологических заболеваниях" (Зарегистрировано в Минюсте России 01.04.2021 N 62964)
- Постановление Правительства Российской Федерации от 17.11.2021 г. №1968 «Об утверждении Правил поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утверждённых в соответствии с частями 3, 4, 6-9 и 11 статьи 37 Федерального Закона «Об основах охраны здоровья граждан в Российской Федерации»»;
- Приказ Министерства здравоохранения Российской Федерации от 15.11.2012 г. №922н "Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю "хирургия";
- Приказ Министерства здравоохранения Российской Федерации от 10.05.2017 г. №203н «Об утверждении критериев оценки качества медицинской помощи»;
- Приказ Министерства здравоохранения Российской Федерации от 28.02.2019 г. №103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности, включаемой в клинические рекомендации информации»;
- Приказ Министерства здравоохранения Российской Федерации от 23.06.2020 г. №617н «О внесении изменений в приложении №1, 2 и 3 к приказу Министерства здравоохранения Российской Федерации от 28.02.2019 г. №103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации»;
- Приказ Министерства здравоохранения Российской Федерации от 19.05.2022 г. №321 «О рабочей группе Министерства здравоохранения Российской Федерации по актуализации методологических подходов к оплате медицинской помощи за счёт средств обязательного медицинского страхования в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи»;
- Приказ Министерства здравоохранения Российской Федерации от 05.08.2022 г. № 530н "Об утверждении унифицированных форм медицинской документации, используемых в медицинских организациях, оказывающих медицинскую помощь в стационарных условиях, в условиях дневного стационара и порядков их ведения";
- Письмо Федерального фонда ОМС от 30.12.2014 г. №6545/30-5 «О целевых экспертизах качества медицинской помощи»;
- Приказ Федерального фонда ОМС от 28.02.2019 г. №36 «Об утверждении порядка организации и проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию».
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
В случае появления симптомов заболевания, особенно признаков кровотечения – появления рвоты с примесью крови или рвоты типа «кофейной гущи», черного стула, резкого появления общей слабости, головокружения, чувства нехватки воздуха необходимо незамедлительно обратиться за помощью к врачу/ вызвать бригаду скорой медицинской помощи.
Приложение Г1 - ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шоковый индекс Альговера.
В качестве экспресс диагностики шока используется определение шокового индекса Альговера (ШИ) — это отношение частоты сердечных сокращений за 1 минуту к величине систолического давления.
Нормальная величина ШИ = 60/120 = 0.5
При шоке I ст (кровопотеря 15-20% ОЦК) ШИ = 0.8-0.9 (80/110)
При шоке II ст (кровопотеря 20-40% ОЦК) ШИ = 0.9-1.2 (100/90)
При шоке III ст (кровопотеря более 40% ОЦК) ШИ = 1.3 и выше (140/70)
Приложение Г2.
ШКАЛА ECOG
Название на русском языке: Шкала оценки тяжести состояния пациента по версии ВОЗ/ECOG
Оригинальное название: The Eastern Cooperative Oncology Group/World Health Organization Performance Status (ECOG/WHO PS)
Источник (официальный сайт разработчиков, публикация с валидацией): https://ecog-acrin.org/resources/ecog-performance-status
Oken MM, Creech RH, Tormey DC, Horton J, Davis TE, McFadden ET, Carbone PP: Toxicity and response criteria of the Eastern Cooperative Oncology Group. Am J Clin Oncol 1982, 5(6):649-655
Тип: шкала оценки
Назначение: описать уровень активности пациента с точки зрения его способности заботиться о себе, повседневной активности и физических способностях (ходьба, работа и т.д.).
|
Содержание:Балл |
Описание |
|
0 |
Пациент полностью активен, способен выполнять все, как и до заболевания (90 - 100% по шкале Карновского) |
|
1 |
Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70 - 80% по шкале Карновского) |
|
2 |
Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50% времени бодрствования проводит активно - в вертикальном положении (50 - 60% по шкале Карновского) |
|
3 |
Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50% времени бодрствования (30 - 40% по шкале Карновского) |
|
4 |
Инвалид, совершенно не способен к самообслуживанию, прикован к креслу или постели (10 - 20% по шкале Карновского) |
|
5 |
Смерть |
Ключ (интерпретация): приведен в самой шкале
Приложение Г3.
Шкала оценки нутритивного статуса NRS-2002
Название на русском языке: шкала NRS-2002 для скрининговой оценки нутриционного риска.
Оригинальное название (если есть): NRS-2002.
Источник (официальный сайт разработчиков, публикация с валидацией): Kondrup J., Allison S.P., Elia M., Vellas B., Plauth M. Educational and Clinical Practice Committee, European Society of Parenteral and Enteral Nutrition (ESPEN). ESPEN Guidelines for Nutrition Screening 2002 Clinical Nutrition (2003) 22(4): 415 - 421 [75].
Назначение: Европейским обществом клинического питания и метаболизма (ESPEN) рекомендовано использовать шкалу NRS-2002 для скрининговой оценки нутриционного риска, состоящую из двух этапов.
Первичный скрининг
|
1 |
Индекс массы тела менее 20,5 |
ДА |
НЕТ |
|
2 |
Наблюдалась ли у пациента потеря веса на протяжении предыдущих 3 месяцев? |
ДА |
НЕТ |
|
3 |
Было ли снижено питание на предыдущей неделе? |
ДА |
НЕТ |
|
4 |
Страдает ли пациент серьезным заболеванием (например, проходит интенсивную терапию или противоопухолевое лечение)? |
ДА |
НЕТ |
|
Заключение | |||
|
Ответ "Нет" на все вопросы - повторный скрининг проводится через неделю |
При наличии ответа "Да" на любой вопрос продолжается скрининг по следующему блоку | ||
Таблица 2. Финальный скрининг
|
Нарушение питательного статуса | |||
|
Нет нарушений - 0 баллов |
Нормальный питательный статус |
Нет нарушений - 0 баллов |
Нормальная потребность в нутриентах |
|
1 балл - легкое |
Потеря массы более 5% за последние 3 мес или потребление пищи в объеме 50 - 75% от обычной нормы в предшествующую неделю |
1 балл - легкая |
Онкологическое заболевание, перелом шейки бедра, цирроз печени, ХОБЛ, хронический гемодиализ, диабет |
|
2 балла - умеренное |
Потеря массы более 5% за последние 2 мес или ИМТ 18,5 - 20,5 + ухудшение общего состояния или потребление пищи в объеме 25 - 60% от обычной нормы в предшествующую неделю |
2 балла - средняя |
Инсульт, тяжелая пневмония, радикальная абдоминальная хирургия, гемобластоз |
|
3 балла - тяжелое |
Потеря массы тела более 5% за 1 мес Или ИМТ 18,5 + ухудшение общего состояния или потребление пищи 0 - 25% от обычной нормы за предшествующую неделю |
3 балла - выраженная |
Черепно-мозговая травма, трансплантация костного мозга, интенсивная терапия (оценка по шкале APACHE-II > 10) |
|
Общая сумма баллов: | |||
Примечания:
1. Возраст пациента 70 и более лет - прибавить 1 балл к общей сумме.
2. Более 3 балов - высокий риск питательной недостаточности, требующий разработки программы нутритивной поддержки.
3. Менее 3 баллов - повторный скрининг каждую неделю. Если планируется оперативное лечение, то необходима программа предоперационной подготовки.
Пояснения: отсутствуют.
.
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.













.jpg)



.png)


.jpg)















Комментарии