- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Диагностика и лечение дивертикулярной болезни толстой кишки у взрослых
| Авторы: | Рекомендации Американского Гастроэнтерологического Колледжа, 1999 1999г. |
Аннотация:
Введение:
Полный текст статьи:
Эпидемиология
Действительную частоту дивертикулеза толстой кишки трудно определить, в основном из-за отсутствия симптоматики у большинства пациентов. Его частота явно увеличивается с возрастом и варьирует от менее 10 % у лиц младше 40 лет до, примерно, 50-60 % у пациентов старше 80.[2, 3, 4]. Нет очевидной разницы между заболеваемостью у мужчин и женщин. Дивертикулез можно назвать «болезнью Западной цивилизации» из-за значительной разницы его географического распространения. Заболевание очень редко встречается в сельских районах Африки и Азии и наоборот наибольшая его частота наблюдается в США, Европе и Австралии [2].
Патологическая анатомия
По наблюдениям, дивертикулы обычно располагаются 2-4 параллельными рядами. Такой рисунок, вероятно, обусловлен относительной слабостью мышечной стенки в месте пенетрацией мелких артерий снабжающих кровью слизистую оболочку толстой кишки, что дает возможность образования в этих местах грыжевого выпячивания слизистой и подслизистого слоя. В Западной популяции дивертикулы возникают в основном в дистальной части толстой кишки, у до 90 % пациентов вовлекается сигмовидная кишка и только у 15 % присутствует правостороннее поражение [3, 5, 6]. В отличие от этого в Азиатских странах преобладает правосторонняя локализация процесса [7, 8]. Количество дивертикулов может варьировать от одиночного до буквально тысяч. Они обычно 5-10 мм в диаметре, но могут быть и более 2 см.
Этиология и патогенез
Макроскопический осмотр толстой кишки с дивертикулами обнаруживает утолщение мышечного слоя и укорочение тений, что приводит к сближению складок по типу аккордеона. Однако рутинное гистологическое обследование не выявляет действительной мышечной гипертрофии. Недавние исследования с помощью электронной микроскопии подтвердили, что стенка толстой кишки при дивертикулезе имеет структурно нормальные мышечные клетки, но содержит в два раза больше эластина расположенного между мышечными клетками в тениях [9]. Эластин находится в сокращенной форме, вероятно вызывая укорочение тений и, следовательно, сближение циркулярных мышц. Возможность того, что нарушение моторики толстой кишки играет этиологическую роль в дивертикулярной болезни исследуется в течение многих лет с повторными демонстрациями более высокого внутри просветного давления в покое, после приема пищи и стимуляции неостигмином у пациентов с дивертикулами по сравнению с контрольной группой. [10, 11, 12, 13]. Painter предложил теорию «сегментации» по которой сокращение толстой кишки в области складок приводит к приобретению ей функционального вида «маленьких пузырей», а не протяженного одно-просветного органа [11, 14]. Он предположил, что сегментация может играть физиологическую роль не только в задержке транспорта и усиления реадсорбции воды, но может также вызывать возникновение чрезмерно высокого давления в пределах каждого сегмента или «пузыря» приводя к грыжевому выпячиванию слизистой.
Широкая географическая вариабельность дивертикулярной болезни и ее корреляция с «Западной» диетой указывает на роль диетических факторов, наиболее вероятно клетчатки, в ее патогенезе. Burkitt и Painter обозначили дивертикулез как «болезнь дефицита» которая, как и цинга, может быть предупреждена изменениями в диете [2]. Они четко продемонстрировали, что индивидуумы в объединенном королевстве едящие рафинированную Западную пищу бедную клетчаткой имеет длительность кишечного транзита примерно 80 часов и среднюю массу стула 110 грамм в день. В отличие от этого жители сельских районов Уганды, употребляющие очень большое количество клетчатки, имеют значительно более короткое время транзита (около 34 часов) и большую массу стула (более 450 грамм в день) [15]. Более длительное время транзита и меньшая масса стула у жителей объединенного королевства было расценено, как способное повышать интрамуральное давление и предрасполагать к образованию дивертикулов. Насколько бы разумным не казался этот постулат, исследования, проведенные в западной популяции, сравнивающие пациентов с и без дивертикулярной болезни обычно не обнаруживали значительное отличие между ними. Однако существуют подтверждающие эту теорию данные, полученные при исследованиях на животных. Наиболее заметным является исследование на крысах получавших диету с различным уровнем содержания клетчатки в течение их естественной продолжительности жизни, у 45 % крыс на диете с низким содержанием клетчатки развились дивертикулы по сравнению только с 9 % находящимися на диете с наибольшим содержанием клетчатки. [16].
Предупреждение дивертикулеза
Рекомендации: Диета богатая фруктами и овощами может уменьшить частоту образования толстокишечных дивертикулов.
Вышеприведенные наблюдения о том, что диета бедная клетчаткой ассоциирована с развитием толстокишечного дивертикулеза, привели к формированию постулата, что активная терапия диетой с высоким содержанием клетчатки может предупредить это заболевание. Данная теория «профилактики» поддерживается результатами исследования Health Professionals Follow-up Study, в котором проспективно наблюдались 51,592 американских медицинских работника [17]. За 6 летний период было выявлено 385 (0,75 %) случаев дивертикулярной болезни сопровождающейся симптоматикой. Была обнаружена значительная обратная зависимость между употреблением нерастворимой клетчатки (в особенности фруктов и овощей т.е. целлюлозы) и риском последующего развития сопровождающейся симптомами дивертикулярной болезни (Относительный риск = 0.63, 95% CI 0.44-0.91). Хотя результаты носили практически линейный характер, указывая на улучшение результата с увеличением приема клетчатки, наилучший результат наблюдался у индивидуумов употреблявших в среднем 32 грамма клетчатки в день. Дальнейший анализ этого большого эпидемиологического исследования также позволил описать схожий защитный эффект физической активности на развитие дивертикулеза с симптомами [18], и отсутствие эффекта от употребления алкоголя, кофеина или курения [19]. Хотя можно рассматривать наличие предвзятости в этом исследовании (касающейся выявлению патологии и повторных осмотров) оно обеспечивает поддержку более общей рекомендации, что пациенты могут получить пользу от увеличение употребления клетчатки в виде фруктов и овощей. Пациенты должны быть предупреждены о необходимости постепенного увеличении количества клетчатки с поддержанием адекватной гидратации для избежания транзиторного ухудшения симптоматики.
Не осложненный дивертикулез
Рекомендации: Случайно обнаруженный дивертикулез у лица без симптомов не требует дальнейшего обследования. Разумным является рекомендация пациентам с не осложненным дивертикулезом соблюдения диеты богатой клетчаткой в виде фруктов и овощей. Имеется незначительное количество данных указывающих на положительную роль спазмолитических агентов у этих пациентов. Антибиотики, в отсутствии признаков и симптомов воспаления, указывающих на дивертикулит, так же роли в лечении дивертикулеза не играют.
Большинство случаев дивертикулеза остаются полностью бессимптомным. Нет данных которые оправдывали бы какие либо лечебные рекомендации или рутинное наблюдение в этой большой популяции. Неопределенный процент остальных пациентов имеют беспокоящие симптомы, приписываемые дивертикулярной болезни, так называемый не осложненный дивертикулез с симптомами. В этом разделе будут обсуждены пациенты с неспецифичными симптомами как боль, вздутие и/или изменение частоты стула или его характера. Подход к пациентам с явными осложнениями заболевания как дивертикулит, стриктура, обструкция или кровотечение будет обсужден в следующем разделе, посвященном осложненному дивертикулезу. Пациенты могут попасть в сферу врачебного внимания из-за неспецифических жалоб со стороны брюшной полости и у них может быть обнаружен дивертикулез толстой кишки, хотя причинно-следственную взаимосвязь этих двух явлений зачастую трудно установить. Большинство из таких больных жалуются на боль, обычно в нижней части живота и чаще, но не обязательно слева. По определению, у этих пациентов нет симптомов воспаления как гипертермия или нейтрофилия, которые могут указывать на дивертикулит. Боль часто усиливается при приеме пищи и ослабляется после дефекации или выхода газов.
Считается, хотя это чистое предположение, что боль является отражением растяжения кишечной стенки из-за повышения внутри просветного давления. Пациенты так же могут предъявлять другие жалобы характерные для дисфункции толстой кишки включая чувство вздутия, запоры, диарею или выделение большого количества слизи, хотя связь этих симптомов и дивертикулеза только предположительна.
Физикальное обследование может выявить вздутие или незначительную болезненность в левом нижнем квадранте живота, но явный симптом Щеткина–Блюмберга или защитное напряжение мышц должны отсутствовать. Положительная реакция на скрытую кровь в стуле в этих условиях не должна объясняться дивертикулезом до выполнения полного обследования толстой кишки. Лабораторные показатели должны быть в пределах нормы. У пациента с неспецифическими симптомами толстокишечной дисфункции выявление дивертикулов при рентгенографии или колоноскопии мало помогает постановки диагноза и выбору лечения из-за широкого распространения этих изменений в общей популяции. Необходимо осторожно рассмотреть возможность альтернативных диагнозов перед отнесением симптомов только к дивертикулезу. Эти неспецифические симптомы имеют много общего с таковыми при СРК. Предположено, что дивертикулез может быть поздним последствием СРК. Otte et al. обследовал 69 пациентов с СРК, 24 из которых имели дивертикулы [20]. В течение 7 летнего периода наблюдения симптоматика и прогноз у пациентов с или без дивертикулов не отличались. Ritchie сообщает об сходных болевых ощущениях при раздувании баллона в прямой кишке у пациентов с СРК и дивертикулезом [21]. Являются ли два этих состояния самостоятельными заболеваниями не известно и возможно это не имеет клинического значения т.к. по поводу обеих назначается сходное лечение с одинаково хорошим прогнозом.
Диагностические подходы
В течение многих лет ирригография являлась стандартной диагностической процедурой для пациентов с симптомами патологии толстой кишки. Ирригография может дать информацию о количестве и локализации дивертикулов толстой кишки, но явно не может установить их клиническое значение. Недавно было уделено внимание значительному уровню диагностических ошибок при ирригографии у пациентов с дивертикулезом сигмовидной кишки. Boulos et al. описал 65 пациентов с симптомами со стороны толстой кишки, у которых на ирригографии был выявлен дивертикулез сигмовидной кишки [22]. Всем им в дальнейшем была выполнена колоноскопия. 19 неопластических поражений было выявлено при ирригографии (17 полипов и два случая рака), колоноскопия выявила полипы у 9 из 17 (53 %) и подтвердило наличие только одной из двух карцином. У 46 больных у которых ирригография выявила только дивертикулез и отсутствие неоплазии колоноскопия выявила полип у 8 и карциному у 3 пациентов, уровень ошибки составлял 24 %. В общем, интерпретация данных ирригографии была неверна в 32% случаев. Авторы дают рекомендацию выполнять колоноскопию у всех пациентов с дивертикулярной болезнью с симптомами с целью исключения неоплазий. Однако, до получения новых проспективных результатов, твердые рекомендации относительно сравнительной ценности этих двух методов даны быть не могут и выбор способа обследования должен зависеть от клинического сценария и доступности того или иного метода. Раньше наличие дивертикулов рассматривалась некоторыми авторами в качестве относительного противопоказания к колоноскопии из-за опасения более высокого риска перфорации. Множество исследований и годы клинического опыта, однако, показали относительную безопасность колоноскопии у пациентов с неосложненной дивертикулярной болезнью. Однако необходимо быть осторожным в отношении возможного не диагностированного или субклинически протекающего дивертикулита с не выявленной микроперфорацией и разумно относиться к инсуфляции воздуха. Это в особенности справедливо при нахождении конца колоноскопа в шейке дивертикула т.к. может приводить к локальному значительному повышению давления в самом дивертикуле. Колоноскопия у пациентов с дивертикулами может также быть сложна из-за спазма, сужения просвета выступающими увеличенными складками, фиксации кишки в результате предшествующего воспаления и преколитического фиброза и из-за возможной путаницы между отверстием дивертикула и просветом органа. Использование колоноскопа меньшего диаметра может быть полезным в данной ситуации [23, 24]. Случайное выявление дивертикулов толстой кишки при выполнении ирригографии, колоноскопии или компьютерной томографии не требует дальнейшего обследования пациента по этому поводу.
Лечение
Пищевая клетчатка. Мы уже упоминали о возможном “защитном” эффекте пищевой клетчатки у лиц без симптомов [17]. Хотя множество неконтролируемых исследований продемонстрировало благоприятный эффект пищевых добавок содержащих клетчатку у пациентов с симптомами со стороны кишечника и дивертикулезом, отсутствие плацебо контроля ставит эти данные под сомнение. Brodribb опубликовал первое рандомизированное двойное слепое с плацебо контролем исследование применения диеты с большим содержанием клетчатки у пациентов с дивертикулярной болезнью сопровождающейся симптомами, но сообщил результаты только 18 пациентов [25]. Хотя на первом месяце исследования наблюдался значительный эффект плацебо, к 3-му месяцу отмечалось статистически достоверное уменьшение симптоматики со стороны кишечника у пациентов получавших лечение. Более крупное исследование пищевых добавок с клетчаткой у пациентов с дивертикулезом сопровождающимся симптомами было проведено Ornstein et al. В нем пациенты принимали отруби или плацебо, исследование продолжалось 4 месяца и было двойным слепым и перекрестным [26]. В отличие от данных полученных Brodribb's в этом исследовании не было продемонстрировано улучшение симптоматики. Несмотря на наличие противоречивых данных и практически полной уверенности, что дивертикулы не регрессируют при увеличении потребления клетчатки, некоторое облегчение симптомов у пациентов с не осложненным заболеванием может ожидаться при приеме диеты богатой клетчаткой, которую разумно назначать и из-за ее других потенциально полезных для здоровья эффектов. Исторически, цельные куски клетчатки, как орехи, кукуруза, семечки, исключаются из этой диеты из-за опасения, что они могут застрять в дивертикуле. Контролированные исследования, поддерживающие эту теорию, отсутствуют. Более того, нет данных подтверждающих роль любой специфичной диеты «исключения» при этом заболевании.
Медикаменты. Документированный факт наличия гиперперистальтики толстой кишки при данной патологии позволяет предполагать, что антихолинергические и антиспастические агенты могут уменьшить симптоматику, путем снижения частоты и силы мышечных сокращений. Тем не менее, исследования основанные на принципах доказательной медицины, подтверждающие это мнение, отсутствуют. Внутривенное введение глюкагона по данным одного исследования давало кратковременное облегчение болевого синдрома, вероятно из-за релаксации гладкой мускулатуры [27].
Осложненный дивертикулез
Дивертикулит. Согласно определению дивертикулит это воспаление и/или инфекция ассоциированная с дивертикулами. Это наиболее частое клиническое осложнение, по различным оценкам возникающее у 10-25 % пациентов с дивертикулами толстой кишки [3]. Процесс, в результате которого дивертикул становиться воспаленным сходен с таковым вызывающим аппендицит, возникает обструкция дивертикула путем фиксации кусочка плотного стула в области его шейки, что, в конце концов, ведет к его перфорации [28, 29]. Степень и локализация этой перфорации определяет клиническую картину. Микро перфорация может оставаться хорошо локализованной, ограниченной преколитическим жиром и брыжейкой и вести к формированию маленького преколитического абсцесса. Перфорация больших размеров приводит к формированию более крупного абсцесса, который может распространяться вдоль и вокруг кишечной стенки формируя большое воспалительное образование, распространяющееся на другие органы или приводящее к формированию свища. На его поздней стадии может развиваться фиброз, приводящий к формированию стриктуры. Перфорация в свободную брюшную полость вызывает бактериальный перитонит и может иметь угрожающий жизни характер, но к счастью очень редко. Hinchey et al. предложит классификацию величены перфорации по степеням [30]:
- Степень I. Ограниченный преколитический абсцесс.
- Степень II. Отдаленный абсцесс (ретроперитониальный или тазовый).
- Степень III. Генерализованный перитонит, вызванный разрывом преколитического или тазового абсцесса «не связанного» с просветом кишки из-за облитерации шейки дивертикула воспалением.
- Степень IV. Каловый перитонит вызванный перфорацией дивертикула в свободную брюшную полость.
Клинические признаки. Пациенты с острым дивертикулитом в классическом случае жалуются на боль в левом нижнем квадранте живота, что отражает значительную склонность этой патологии локализоваться в сигмовидной кишке в западных странах. У пациентов с удлиненной сигмовидной кишкой заболевание может манифестировать болью над лобком или даже в правом нижнем квадранте. Азиаты, как было упомянуто ранее, чаще имеют правосторонне расположение дивертикулов и также могут жаловаться на боль в правой половине живота. Боль может быть интермитирующей или постоянной и часто связанна с изменением характера стула, диареей либо запором [31]. Кровь в стуле встречается редко. Анорексия, рвота и тошнота могут иметь место. Пациенты могут предъявлять жалобы на дизурию и увеличение частоты мочеиспускания, что является отражением «симптоматического цистита» вызванного раздражением мочевого пузыря расположенного рядом с воспаленной сигмовидной кишкой.
Физикальное обследование обычно обнаруживает местную болезненность, обычно в левом нижнем квадранте живота, хотя, как отмечено выше, симптомы с правой стороны не исключают дивертикулит. Защитное напряжение мышц и перитониальные симптомы могут также присутствовать, как и болезненное пальпируемое образование цилиндрической формы. Кишечные шумы обычно ослаблены, но в легких случаях могут быть нормальными, а при наличии обструкции усиленными. Ректальное обследование может выявить болезненность или опухолевидное образование, в особенности при низко лежащем тазовом абсцессе. Лихорадка присутствует у большинства пациентов, хотя гипотензия и шок редки. Число белых кровяных клеток обычно возрастает, хотя не обязательно. Имеются сообщения о нормальном их числе у 45 % пациентов с острым дивертикулитом [31]. Другие лабораторные исследования обычно малополезны.
Дифференциальный диагноз. Существует обширный перечень заболеваний для дифференциальной диагностики с острым дивертикулитом. Наиболее часто устанавливаем ошибочным диагнозом является острый аппендицит. Другие заболевания возможность наличия которых должно быть рассмотрено включают болезнь Крона, неоплазию толстой кишки, ишемический или псевдомембранозный колит, осложненную язвенную болезнь и гинекологическую патологию.
Диагностические модели
Рекомендации: Диагноз дивертикулита может быть выставлен на основе клиники. Обычная рентгенография должна быть выполнена всем пациентам с подозрением на дивертикулит и выраженным абдоминальным болевым синдромом. Избранной группе пациентов с тяжелой степенью заболевания, атипической клинической картиной, прогрессивным ухудшением состояния или с подозрением на наличие осложнений должны быть выполнены дополнительные диагностические исследования, причем компьютерная томография является методом выбора в первичном обследовании таких больных. Ирригография, УЗИ и сигмойдоскопия могут быть полезны у некоторых пациентов.
Обзорная рентгенография. Рентген грудной клетки в положении стоя в сочетании с рентгенографией живота в положении стоя и лежа на спине обычно должны быть выполнен большинству пациентов с клинически значимым абдоминальным болевым синдромом. Рентгенография грудной клетки в положении стоя имеет двойную цель: выявление пневмоперитонеума, который, как сообщается, присутствует у до 12 % пациентов с острым дивертикулитом [32] и для оценки кардио-респираторного статуса у таких пациентов, обычно пожилого возраста с часто встречающейся сопутствующей патологией. Сообщается, что рентгенография брюшной полости выявляет патологию у 30-50 % пациентов с острым дивертикулитом [32]. Патологические находки включают дилатацию тонкой и толстой кишки, илеус, обструкцию кишки или тканные образования говорящие об абсцессе.
Компьютерная томография. Т.к. дивертикулит характеризуется преимущественно внепросветным поражением т.е. передивертикулитом, контрастные исследования просвета кишки, являвшиеся в течении многих лет диагностическим стандартом, могут быть неточны. В последние годы все большую роль преобретает компьютерная томография. Многие в настоящее время рассматривают ее как процедуру выбора как из-за ее способности выявлять внутри/внепросветное поражение и давать изображение прилегающих структур, так и в связи с возможностью дренирования абсцесса под ее контролем.
Сканирования брюшной полости и таза обычно выполняется водо-растворимым контрастом вводимым как перорально, для контрастирования тонкой кишки так и ректально для лучшей визуализации ректосигмойдного отдела. При отсутствии противопоказаний так же используется внутривенное введение контраста. Следующие выявляемые при компьютерной томографии признаки являются характерными для дивертикулита: наличие дивертикула с инфильтрацией преколитических жировых тканей, утолщение кишечной стенки и формирование абсцессов. Ряд проспективных исследований показал чувствительность этого метода в 69-95 % и специфичность в 75-100 %, что выше, чем при контрастных исследованиях [33, 34, 35, 36]. Наиболее новое крупное проспективное исследование, проведенное в Швейцарии, включало 423 пациента обследованных за 10 летний период [37]. Чувствительность компьютерной томографии была великолепной (97 %). Более того, выявление тяжелой степени заболевания (наличие абсцесса или внепросветно расположенного воздуха/контраста] было очень полезным в прогностическом плане и позволяло точно предсказывать безуспешность медикаментозной терапии и риск вторичных осложнений. В общем, учитывая вопрос стоимости, доступности и местного опыта, представленные данные показывают, что если пациент в тяжелом состоянии, диагноз под сомнением или наблюдается клиническое ухудшение то компьютерная томография становится на сегодняшний день наиболее приемлемым первичным методом обследования. Тем не менее, отрицательные данные компьютерной томографии не позволяют полностью исключить этот диагноз.
Ирригография. Ирригография остается полезным дополнением к компьютерной томографии, давая в некоторых случаях дополнительную важную информацию. Выбор контраста остается предметом дискуссий. Хотя барий дешевле, чем водо-растворимый контраст и дает более детальное изображение слизистой, возможность перфорации является относительно жестким противопоказанием к его использованию из-за опасения развития калового/бариевого перитонита. В этой ситуации применяется водо-растворимый контраст. Необходимо выполнить аккуратное однократное контрастирование, которое должно быть прекращено при обнаружении диагностически важных находок. Попытку визуализации всей толстой кишки нужно отложить на более позднее время, когда острые симптомы будут купированны. Исследования с двойным контрастированием не показаны при подозрении на острый дивертикулит, из-за опасений, что инсуфляция воздуха может сместить каловые массы и вызвать перфорацию. Диагностически важные находки при дивертикулите включают экстравазацию контраста очерчивающего полость абсцесса, внутритканевой ход или свищ [5, 33]. Выраженный дивертикулез, спазм, утолщение слизистой или рубцы деформирующие кишку являются важными, но не специфическими симптомами. Расположенные экстрамурально образования сдавливающие или смещающие кишку считаются наиболее частыми находками при тяжелом дивертикулите [32], хотя они также не специфичны для данного заболевания. Конечно, отсутствие дивертикулов при описанных выше изменениях должно побудить врача еще раз пересмотреть возможные диагнозы.
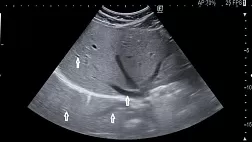
УЗИ. Некоторые специалисты рассматривают УЗИ в качестве ценного метода в диагностики дивертикулита, основываясь на невысокой стоимости, удобстве и неинвазивности данного исследования. Характерными УЗИ находками при данной патологии является гипоэхогенное утолщение стенок толстой кишки, визуализация дивертикулов или абсцессов и гиперэхогенную зону вокруг кишечной стенки, свидетельствующую об остром воспалении. В трех исследованиях сообщалось о чувствительности этого метода в 84-98 % и специфичности 80-98 % [38, 39, 40]. Два недавно выполненных небольших исследования были посвящены сравнению КТ и УЗИ при остром дивертикулите толстой кишки. В одном из них сообщалось о сходной диагностической ценности обеих методик [41], тогда как во втором КТ имело преимущество [42]. Несмотря на приведенные выше данные ценность УЗИ остается сильно зависимой от опыта выполняющего его врача и в отсутствии крупных, хорошо подготовленных сравнительных исследований оно остается диагностическим методом второй линии, который должен использоваться в избранных клинических ситуациях. УЗИ может быть наиболее ценным у женщин для исключения гинекологических заболеваний и другой патологии малого таза.
Эндоскопия. Из-за риска перфорации инструментом или просто инсуффляцией воздуха эндоскопическое обследование обычно не применяется при первичном обследовании пациентов с острым дивертикулитом. Его использование должно быть ограничено ситуациями, когда диагноз дивертикулита сомнителен. В этом случае сигмоидоскопия ригидным или гибким аппаратом при минимальной инсуффляции воздуха может помочь исключить другую патологию, как воспалительные заболевания кишечника, рак или ишемический колит.
Лечение
Рекомендации: избранная группа пациентов с легким дивертикулитом (могущие свободно проводить пероральный прием медикаментов и с социальной поддержкой) могут лечиться амбулаторно антибиотиками широкого спектра действия. Пациенты с более тяжелым заболеванием или сопутствующей патологией должны быть госпитализирован, получать антибиотики внутривенно и находиться на режиме «кишечного отдыха».
Одним из первых вопросов при встрече больным с не осложненным дивертикулитом является «Нуждается ли пациент в госпитализации?». Ответ зависит от клинической картины и личного мнения врача. Здесь невозможно предложить какое либо быстрое и точное правило. Должны рассматриваться следующие факторы: возможности пациента принимать пищу или жидкость через рот, тяжесть заболевания, сопутствующие заболевания и возможность наблюдения за пациентом вне госпиталя (т.е. надежная семья). Подходящим кандидатом на амбулаторное лечение будет пациент с легкими симптомами, без перитониальных симптомов, сохраненной способностью перорального приема жидкости и хорошей семейной поддержкой. Обычно очень пожилые больные или пациенты с иммунносупресией, как и таковые с тяжелыми сопутствующими заболеваниями, высокой лихорадкой или лейкоцитозом должны быть госпитализированы.
Пациенты, которые подходят для амбулаторного лечения, должны получать терапию включающую: диету (начинающуюся с приема только жидкости) и перорально антибиотики широкого спектра действия активные против анаэробов и Грамм негативных бактерий (в особенности E. coli и B. fragilis). Рекомендуются амоксицилин в сочетании с клавулоновой кислотой, сульфаметоксазол триметоприм с метронидазолом или хинолоны с метронидазолом [43]. Пациенты получающие такое лечение должны находиться под пристальным наблюдением. Они должны быть проинструктированы о необходимости позвонить врачу при усилении болей, лихорадки или неспособности поддерживать пероральный прием жидкости, что может потребовать госпитализации. Обычно улучшение должно быть заметно уже через 2-3 дня и с этого времени диета может медленно расширяться. Лечение антибиотиками должно продолжаться 7-10 дней. Пациенты, требующие госпитализации по поводу острого дивертикулита обычно требуют режима «кишечного отдыха» - полное прекращение приема еды и жидкости через рот или прием только жидкости. Должна быть назначена внутривенная инфузия с целью поддержания или восстановления внутрисосудистого объема, поддержания баланса электролитов и обеспечения адекватного диуреза. Необходимо проводить и внутривенное введение антибиотиков направленных преимущественно против толстокишечной анаэробной флоры и Грамм негативной флоры, в особенности E. coli и бактеройдов. Рекомендованные режимы антибиотикотерапии основаны скорее на клиническом консенсусе, чем на рандомизированных исследованиях и включают метронидазол клиндамицин (против анаэробной флоры) и аминогликозиды типа (гентамицина или тобромицина), монобактам или цефалоспорины третьего поколения (цефтазидим, цефотаксим, цефтриаксон) против Грамм негативной флоры [43]. Приемлемой альтернативной является использование одного антибиотика активного против вышеназванных возбудителей [44]. Как и в случае амбулаторного лечения, улучшение, сопровождающееся снижением лихорадки и лейкоцитоза должно наблюдаться через 2-4 дня и с этого времени можно расширять диету. Если улучшение продолжается пациент может быть выписан, но должен получать антибиотики перорально еще в течении 7-10 дней. Отсутствие улучшения на фоне консервативной терапии требует поиска осложнений, повторной дифференциальной диагностики и консультации хирурга.
Оценка исхода лечения
Рекомендации: после разрешения клинически диагностированного случая возможного дивертикулита показано обследование толстой кишки с целью исключения других возможных диагнозов, таких как рак толстой кишки. Плановая (профилактическая) операция может быть полезной у пациентов с повторными атаками дивертикулита, у пациентов с осложненным заболеванием (т.е. свищами, абсцессами) или у молодых пациентов с иммуннодефицитом. Т.к. дивертикулит может рецидивировать только у одного из четырех пациентов, оперативное лечение обычно не показано после одного не осложненного эпизода заболевания.
Большинство пациентов госпитализированных с острым дивертикулитом хорошо отвечают на консервативное лечение, но по различным оценкам 15-30 % из них потребуют оперативного лечения во время данной госпитализации [1, 5, 45, 46]. Не удивительно, что у больных требующих хирургического лечения наблюдается более высокий уровень смертности, до 18 % по данным одного из исследований [47]. Перфорация в свободную брюшную полость с разлитым перитонитом встречается редко, но ассоциирована с высокой смертностью (до 35%) и требует экстренного хирургического вмешательства [5, 46]. Для большинства пациентов с хорошим ответом на консервативную терапию показано обследование всей толстой кишки после разрешения клинически диагностированного дивертикулита, для исключения других возможных диагнозов, таких как рак толстой кишки. После того как это выполнено встает другой важный вопрос, касающийся вероятности рецидива заболевания и роли планового оперативного вмешательства в его предупреждении. По разным данным риск повторного появления симптомов после атаки острого дивертикулита варьирует от 7 % до 62 %, хотя большинство авторов считают наиболее приемлемой цифрой рецидива в 1/3-1/4 всех случаев [1, 5, 45, 46, 48, 49, 50]. Повторные атаки хуже отвечают на медикаментозное лечение и ассоциированы с более высоким уровнем смертности [45, 46], вследствие этого большинство специалистов считают, что плановое хирургическое вмешательство показано после 2х приступов не осложненного дивертикулита, хотя эти рекомендации иногда ставятся под сомнение [51]. Анализ соотношения риска и преимуществ такого подхода должен быть индивидуализирован для каждого больного с учетом тяжести атак заболевания, эффективности консервативной терапии, общего состояния здоровья и риска для пациента повторных атак дивертикулита в сравнении с риском операции. Процент осложнений при таких плановых хирургических операций по поводу рецидивирующего дивертикулита может изменяться с более широким внедрением лапароскопических методик. Хотя детализированный анализ результатов лапароскопической резекции по поводу дивертикулярной болезни находится вне сферы нашего обзора, необходимо упомянуть, что по этому поводу было опубликовано несколько достаточно крупных исследований приводящих в общем обнадеживающие результаты [52, 53, 54, 55].
Дивертикулит достаточно редко встречается у людей моложе 40 лет. Они составляют только 2-5% всех пациентов [5, 45]. Однако среди этой группы больных в значительной степени преобладают мужчины [5, 56, 57]. Более того, похоже, что заболевание у молодых пациентов протекает более злокачественно, так 25-80% молодых больных нуждаются в экстренном хирургическом вмешательстве в течении первого эпизода заболевания [5, 56, 58, 59, 60]. Кроме этого, существуют данные, что у молодых пациентов с дивертикулитом (<50 лет), даже после хорошего ответа на консервативное лечение риск рецидива или осложнений выше, чем у пациентов в старшем возрасте [31, 61, 62]. Правда, точность этих наблюдений ставиться под сомнение. Тем не менее, основываясь как на более низком операционном риске плановой операции у здорового в других отношениях молодого человека, так и предстоящих многих годах риска рецидива заболевания без операции, является разумным рассмотреть возможность выполнения хирургического вмешательства после одного хорошо документированного эпизода не осложненного дивертикулита у молодого пациента. В настоящее время врачи все чаще встречаются больными с иммннодефицитом, у которых дивертикулит может сопровождаться ослабленной симптоматикой, что делает его диагностику у данной группы пациентов более сложной. Perkins et al. [63] сравнивая течение острого дивертикулита у 10 пациентов с иммуносупресией и 76 больных без нее обнаружил, что только у 24 % иммунокомпетентных пациентов медикаментозная терапия была безуспешна, тогда как все пациенты с иммуносупресией требовали оперативного лечения. Более позднее исследование было посвящено сравнению течения острого дивертикулита у 40 больных со сниженным иммунитетом с 169 пациентами с нормальным иммунитетом [64]. У пациентов со сниженным иммунитетом была отмечена более высокая частота перфорации в свободную брюшную полость (43% vs 14%), большая необходимость в хирургических вмешательствах (58% vs 33%) и более высокая постоперационная смертность (39% vs 2%), чем у больных с нормальным иммунитетом. В связи с более высоким риском осложненного течения заболевания некоторые авторы считают показанной плановую операцию после первой атаки дивертикулита у пациентов со сниженным иммунитетом [65].
У до 10 % пациентов перенесших резекцию по поводу дивертикулита возникает рецидив заболевания. Повторная операция может потребоваться в до 3% случаев [46, 66, 67]. Она, как правило, технически более сложна из-за воспалительных и спаечных изменений в брюшной полости. Из 501 пациентов из клиники Mayo подвергшихся резекции и наложению анастомоза по поводу дивертикулярной болезни больший уровень рецидивов наблюдался в тех случаях, когда сигмовидная (а не прямая) кишка избиралась в качестве дистальной границы резекции [66]. Авторы этого исследования, как и ряд других считают, что при выполнении операции по поводу дивертикулярной болезни должна удаляться вся дистальная часть толстой кишки с наложением анастомоза с прямой (а не с сигмовидной) кишкой [67].
Осложнения дивертикулита
Абсцесс
Рекомендации: Абсцесс должен быть заподозрен при отсутствии или незначительном улучшении состояния пациента на фоне проводимой терапии, а тактика его лечения завесит от его размера и вида. Маленькие расположенные рядом с толстой кишкой абсцессы часто могут вестись консервативно, тогда, как более крупные абсцессы требуют дренирования. Чрескожное дренирование под контролем КТ позволяет быстро стабилизировать состояние пациента и в дальнейшем выполнить плановую резекцию толстой кишки в один этап. Множественные абсцессы, абсцессы которые невозможно достигнуть путем чрескожной пункции, а также плохо отвечающие на лечение могут потребовать хирургического дренирования.
Когда происходит перфорация дивертикула толстой кишки, то последующее клиническое течение и подход к лечению определяются способностью тканей расположенных у толстой кишки контролировать распространение воспалительного процесса. При его максимально ограниченном распространении развивается местная флегмона. Дальнейшее распространение может приводить к формированию более крупных местных или отдаленных абсцессов. Генерализованный перитонит, хотя и встречается редко, требует экстренного хирургического вмешательства.
Клиническими симптомами абсцесса являются упорная лихорадка и/или лейкоцитоз несмотря на адекватные дозы вводимых внутривенно антибиотиков или болезненное образование выявляющееся при пальпации. При подозрении на абсцесс КТ является методом выбора для уточнения диагноза, оценки динамики процесса и для проведения чрескожного дренирования.
Лечение дивертикулярного абсцесса должно зависеть от его размера и вида. Мелкие, расположенные рядом с толстой кишкой абсцессы часто могут вестись консервативно путем назначения антибиотиков и режима «кишечного отдыха» [68]. В их случае благоприятный прогноз обусловлен наличием постоянного свища между абсцессом и толстой кишкой, что обеспечивает спонтанное внутреннее дренирование. При необходимости в хирургическом лечении основного заболевания в этом случае обычно может быть проведена резекция толстой кишки в один этап с наложением анастомоза.
Для пациентов с отдаленными абсцессами или преколитическими абсцессами, не поддающимися консервативному лечению, показано активное дренирование. Раньше единственной возможностью дренирования было хирургическое вмешательство. Этот подход широко используется и в настоящее время, например согласно недавно опубликованному Американской Ассоциацией Колоректальных Хирургов руководству [46]. В тех случаях, когда можно достигнуть адекватной подготовки толстой кишки и отсутствует выраженное загрязнение брюшной полости, может быть выполнена одномоментная резекция толстой кишки с наложением анастомоза. Когда это не возможно, показана операция Гартмана. Обыкновенно одномоментная операция связанна с меньшим числом осложнений и летальностью, чем двух моментная.
Впервые примененное в 1980-х годах [69], чрескожное дренирование абсцессов брюшной полости под контролем КТ стало прекрасным дополнением к хирургическому методу лечения. Непосредственным преимуществом чрескожного дренирования является быстрое разрешение гнойного процесса и улучшение состояния пациента без необходимости в общей анестезии и связанной с ней рисками. В более общем плане оно часто исключает необходимость выполнения двухэтапных операций с предварительным наложением колостомы, а позволят, после достижения временного дренирования, выполнить одномоментную резекцию 3-4 недели спустя. В двух ретроспективных исследованиях стабилизация состояния пациентов была достигнута в 74 % и 80 % случаев, что позволило в дальнейшем безопасно выполнить им одномоментную операцию [70, 71].
Первичное хирургическое вмешательство требуется 20-25 % пациентов с множественными абсцессами, абсцессами анатомическое расположение которых делает чрескожное дренирование противопоказанным или таковыми не отвечающими на чрескожное дренирование. Одномоментная операция является предпочтительной, но не всегда возможна [72]. Описана и успешная лапароскопическая резекция толстой кишки выполненная по поводу дивертикулярных абсцессов [52], хотя этот технический подход в настоящее время широко не применяется.
Пиогенные абсцессы печени могут также развиваться как осложнение дивертикулита толстой кишки [73, 74, 75]. Антибиотикотерапия, чрескожное дренирование и хирургическое вмешательство могут быть использованы для их лечения.
Свищи
Рекомендации: Дивертикулярные свищи обычно лечат хирургическим путем.
Когда дивертикулярная флегмона или абсцесс переходят или прорывается в соседний орган могут образовываться свищи. По данным одного обзора из 84 пациентов с внутренними свищами в следствии дивертикулярной болезни 65 % было между толстой кишкой и мочевым пузырем [76]. Преобладали мужчины, в соотношении 1:2, что связанно с «защитным» расположением матки по отношению к мочевому пузырю женщин, это подтверждает и тот факт, что 50 % женщин с такими свищами ранее перенесли гистерэктомию. Пневмоурия и фекалурия являются часто встречающимися симптомами [77]. Для установления диагноза используются цистоскопия и цистография. Одномоментная резекция с закрытием фистулы и наложением первичного анастомоза могут быть выполнены у примерно 75% пациентов [76, 77].
Коловагинальные свищи это вторые по чистоте встречаемости внутренние свищи, составляющие, примерно, 25 % всех случаев [76]. Характерным симптомом является выход кала или газа через влагалище. Методом лечения является хирургическая резекция с закрытием свища. Толсто-тонкокишечные, толстокишечно-мочеточниковые и толстокишечно-прямокишечные свищи встречаются гораздо реже. Спонтанные наружные толстокишечные свищи крайне редки и чаще всего являются осложнением хирургического вмешательства.
Кишечная непроходимость
Рекомендации: Острая кишечная непроходимость во время эпизода острого дивертикулита обычно носит само ограничивающий характер и хорошо отвечает на консервативную терапию. Хронические стриктуры обычно требуют выполнения колоноскопиии для исключения неопластического поражения и при наличии симптомов могут устраняться эндоскопически или хирургически.
При дивертикулярной болезни может встречаться как острая, так и хроническая кишечная непроходимоть. Во время атаки острого дивертикулита частичная кишечная непроходимость может развиваться в результате относительного сужения просвета толстой кишки в результате преколитического воспаления и/или сдавления абсцессом. Полная кишечная непроходимость встречается редко. Может иметь место и псевдо обструкция. Эти состояния обычно хорошо отвечают на интенсивную медикаментозную терапию. Если непроходимость не разрешается показана неотложная консультация хирурга. Острый дивертикулит может вызвать и тонкокишечную непроходимость, как механической природы, когда петля тонкой кишки вовлекается в воспалительный конгломерат, так и путем местного раздражения и развития илеуса. Явления непроходимости должны уменьшиться при стихании воспаления. При упорных симптомах может возникнуть необходимость в хирургическом вмешательстве.
Повторные атаки дивертикулита, которые могут носить и субклинический характер, могут привести к фиброзу кишечной стенки и образованию стриктур даже в отсутствии активного воспаления. В таких случаях может возникнуть выраженная или даже полная кишечная непроходимость, требующая хирургического лечения. Это состояние может развиваться скрытно сопровождаясь неспецифическими симптомами. Нередко при ирригограффии выявляются стриктуры неясной этиологии. Наиболее важной проблемой в этом случае является дифференциальный диагноз между дивертикулярной стриктурой и стенозирующей опухолью т.к. правильный диагноз обусловит верную тактику лечения, в том числе, при необходимости, и хирургического. Колоноскопия позволяет установить диагноз у таких пациентов в 2-х из 3-х случаев [78]. Стриктуры злокачественную природу которых не удается исключить, несмотря на выполнения колоноскопии и рентгенографического обследования должны подвергаться хирургическому лечению – резекции. Пациентам у которым злокачественная опухоль исключена показана попытка эндоскопического лечения. В ряде работ сообщается об относительной эффективности и безопасности эндоскопических вмешательств по поводу стриктур различной этиологии с применением бужирования, баллонной дилатации, лазера, электрокоагуляции и тупоконечного эндоскопа-дилататора [79, 80, 81, 82].
Кровотечение
Дивертикулы и ангиоэктазии являются наиболее частыми причинами толстокишечного кровотечения [83, 84, 85, 86], хотя точная оценка вклада каждой из этих патологии сложна. Тем не менее в трех недавно опубликованных крупных исследованиях (включавших в сумме 500 пациентов) посвященных кровотечению из нижних отделов ЖКТ [87, 88, 89] дивертикулярное кровотечении встречалось наиболее часто, составляя 24-42 % случаев.
Тяжелое кровотечение развивается у 3-5 % пациентов с дивертикулезом [83, 90]. Несмотря на тот факт, что в западной популяции большинство дивертикулов локализуется в левой части толстой кишки, ряд исследований указывает, что кровоточащие дивертикулы чаще могут локализоваться в проксимальной части толстой кишки [83, 90, 91, 92, 93, 94]. Эти сообщения являются сильным контраргументом против эмпирической левосторонней гемиколэктомии или резекции сигмовидной кишки у пациентов с тяжелым толстокишечным кровотечением без точной локализации его источника.
Связь использования нестеройдных противовоспалительных препаратов (НПВС) с язвенной болезнью и кровотечением точно установлена. Недавно появившиеся данные указывают на роль этих препаратов в дивертикулярном кровотечении [95, 96]. Должны ли мы советовать пациентам с дивертикулезом избегать приема НПВС, как делается у пациентов с язвенной болезнью, дискутабельно, также как и роль селективных ингибиторов циклооксигеназы 2.
Патофизиология. Дивертикулярное кровотечение является артериальным. Полагают, что оно развивается из истонченной медиальной стенки прямых артерий в том месте, где они проходят через купол дивертикула [91]. Факторы вызывающие это изолированное асимметричное изменение артерии как и события способствующие ее разрыву неизвестны. Воспаление, похоже, не является способствующим фактором т.к. его гистологические признаки отсутствуют в резецированных кровоточащих дивертикулах. Этот факт согласуется с общим мнением клиницистов, что кровотечение редко, если вообще, осложняет дивертикулит.
Клинические признаки. Дивертикулярное кровотечение обычно имеет неожиданное и безболезненное начало. Пациент может почувствовать слабые схваткоообразные боли внизу живота и позыв на дефекацию за которыми следует выделение большого объема красной или темно-красной крови или сгустков. Мелена встречается редко. Присутствие дивертикулов толстой кишки не должно рассматриваться как достаточное объяснение положительных результатов теста на скрытую кровь в стуле или железодефицитной анемии. Естественное течение дивертикулярного кровотечения хорошо описано. Кровотечение останавливается спонтанно у 70-80 % пациентов. Повторное кровотечение возникает у 22-38 % [90, 93]. Шанс на третий эпизод кровотечение после второго может достигать 50 % [90], что заставляет некоторых специалистов рекомендовать хирургическую резекцию после второго эпизода кровотечения.
Диагностика.
Рекомендации: Диагностика и лечение дивертикулярного кровотечения требует координированного подхода гастроэнтеролога, радиолога и хирурга. После проведения мероприятий направленных на поддержание жизненных функций возможны следующие диагностические подходы: радиоизотопное сканирование, ангиография и колоноскопия, выбор конкретного подхода зависит от клинического сценария и опыта данной конкретной клиники. Ангиография и колоноскопия могут быть полезны в терапевтическом плане у пациентов с продолжающимся кровотечением. При безуспешности в достижении гемостаза данными методами может потребоваться оперативное лечение.
Рассмотрение консервативного лечения пациентов с кровотечением из нижних отделов ЖКТ не входит в задачу данного руководства, необходимую информацию читатель может получить из недавно опубликованного Американским Гастроэнтерологическим Колледжем руководства по лечению кровотечения из нижних отделов ЖКТ [97]. Оправданы мероприятия направленные на исключение кровотечение из верхних отделов ЖКТ т.к. у 10-15 % пациентов с выделением крови со стулом этиология проблемы лежит в верхних отделах. Экстренная гибкая сигмойдоскопия является первичным исследованием выбора. Если явной причины кровотечения не выявлено, то могут использоваться другие неинвазивные (ядерная синцитография) или инвазивные (ангиография, колоноскопия) методики с целью локализации источника и/или остановки кровотечения.
Роль эндоскопического лечения при остром дивертикулярном кровотечении стала более значимой. В 1985 году было впервые сообщено об остановки активного дивертикулярного кровотечения путем местного орошения эпинефрином 1:1000 [98]. Более поздние сообщения продемонстрировали возможность достижения гемостаза у пациентов с кровоточащими дивертикулами с помощью термического зонда [99], зонда бикап [100], инъекционной терапии [101, 102], и фибриновых клеев [103]. Foutch недавно сообщил об 13 больных с острым кровотечением из нижних отделов ЖКТ у которых определенный дивертикул бы «недвусмысленно» идентифицирован как источник кровотечения [104, 105] и описал эндоскопические признаки, которые по его мнению, имеют прогностическое значение, по типу таковых при язвенном кровотечении. Общий результат 9 исследований включавших 22 пациента с эндоскопическим лечением дивертикулярного кровотечения продемонстрировал уровень достижения гемостаза в 95 % и не выявил не одного осложнения данной методики [106]. Хотя вышеприведенные результаты носят многообещающий характер, необходимо большее количество контролируемых исследований для того, чтобы эндоскопическое лечение стало стандартом лечения в данных условиях.
Хирургическое вмешательство в случае острого кровотечения из нижних отделов ЖКТ обычно оставляется на тот случай, когда медикаментозное, эндоскопическое или ангиографическое лечение оказываются неэффективными. Обычно, если по данным колоноскопии или ангиографии точно известно место кровотечения, выполняется сегментарная резекция. По суммированным данным 7 исследований частота повторного кровотечения у пациентов после сегментарной резекции с ангиографически установленным местом кровотечения составила 6% у 167 больных [107]. У пациентов с упорным кровотечением в отсутствии эндоскопически или ангиографически идентифицированного источника может потребоваться субтотальная колэктомия.
Исход лечения и наблюдение.
Рекомендации: У пациентов перенесших эпизод кровотечения из нижних отделов ЖКТ обычно должна выполняться колоноскопия для объяснения причины кровотечения и исключения неопластического процесса.
У большинства пациентов дивертикулярное кровотечение носит само ограничивающийся характер. В последствии обычно должна выполняться колоноскопия для примерной установки источника кровотечения, но, что более важно, исключения неоплазмы.
В обзоре 2000 колоноскопий выполненных по поводу явного или скрытого ректального кровотечения неопластические полипы были выявлены у 32 % и карциномы у 19 % пациентов [108]. Другое ретроспективное исследование было посвящено диагностической ценности колоноскопии у 258 пациентов с прямокишечным кровотечением, у которых проктосигмойдоскопия или ирригограффия не выявили патологии или обнаружили только дивертикулы [109]. Общий уровень диагностически важных находок составил 41%, включая карциному у 29 пациентов (11%) и телеангиоэктазии у 17 (7%). Более позднее исследование показало, что колоноскопия более чувствительна, чем комбинация сигмоидоскопии и ирригограффии для диагностики аденомы, карциномы и ангиоэктазий [110]. Растущая диагностическая ценность колоноскопии в отношении сосудистых эктазий и дивертикулов (которые являются источником большинства толстокишечных кровотечений) наряду с терапевтическим потенциалом колоноскопии делают ее основным методом обследования пациентов с кровотечением из нижнего отдела ЖКТ, результаты противоречивы и не очень обнадеживающие. Так работа, включавшая 25 пациентов, с тяжелым НЯК, рандомизированных на инфузию гепарина или метилпреднизолон в дозе 0,75-1,0 мг на килограмм дала следующие результаты: на 10 день терапии положительный ответ наблюдался у 69 % пациентов получавших стероиды и у 0 % получавших гепарин [14], кроме того, у 3 из 12 больных его получавших усилилось ректальное кровотечение. В то же время применение низкомолекулярного гепарина в сочетании с терапии стероидами позволило улучшить результаты лечения острого НЯК по данным одного небольшого исследования [20].
Список литературы:
- Almy TP, Howell DA. Diverticular disease of the colon. N Engl J Med 1980;302:324-31.
- Painter NS, Burkitt DP. Diverticular disease of the colon: A deficiency disease of western civilization. Br Med J 1971;2:450-4.
- Parks TG. Natural history of diverticular disease of the colon. Clin Gastroenterol 1975;4:53-69.
- Painter NS, Burkitt DP. Diverticular disease of the colon, a 20th century problem. Clin Gastroenterol 1975;4:3-21.
- Roberts PL, Veidemheimer MC. Current management of diverticulitis. Adv Surg 1994;27:189-208.
- Slack WW. The anatomy, pathology and some clinical features of diverticulitis of the colon. Br J Surg 1962;50:185-90.
- Lee Y-S. Diverticular disease of the large bowel in Singapore: An autopsy study. Dis Colon Rectum 1986;29:330-5.
- Chia JG, Wilde CC, Ngoi SS, et al. Trends of diverticular disease of the large bowel in a newly developed country. Dis Colon Rectum 1991;34:498-501.
- Whiteway J, Morson BC. Elastosis in diverticular disease of the sigmoid colon. Gut 1985;26:258-66.
- Arfwidsson S, Kock NG, Lehmann L, et al. Pathogenesis of multiple diverticula of the sigmoid colon in diverticular diseases. Acta Chir Scand 1964;342(suppl):1-68.
- Painter NS. The aetiology of diverticulosis of the colon with special reference to the action of certain drugs on the behavior of the colon. Ann R Coll Surg Engl 1964;34:98-119.
- Trotman IF, Misiewicz JJ. Sigmoid motility in diverticular disease and the irritable bowel syndrome. Gut 1988;29:218-22.
- Sugihara K, Muto T, Morioka Y. Motility study in right sided diverticular disease of the colon. Gut 1983;24:1130-4.
- Painter NS, Truelove SC, Ardran GM, et al. Segmentation and localization of intraluminal pressures in the human colon, with special reference to the pathogenesis of colonic diverticula. Gastroenterology 1965;49:169-77.
- Burkitt DP, Walker ARP, Painter NS. Effect of dietary fibre on stools and transit times, and its role in the causation of disease. Lancet 1972;2:1408-11.
- Fisher N, Berry CS, Fearn T, et al. Cereal dietary fiber consumption and diverticular disease: A lifespan study in rats. Am J Clin Nutr 1985;43:788-804.
- . Aldoori WH, Giovannucci EL, Rockett HRH, et al. A prospective study of dietary fiber types and symptomatic diverticular disease in men. J Nutr 1998;128:714-9.
- Aldoori WH, Giovannucci EL, Rimm EB, et al. Prospective study of physical activity and the risk of symptomatic diverticular disease in men. Gut 1995;36:276-82.
- Aldoori WH, Giovannucci EL, Rimm EB, et al. A prospective study of alcohol, smoking, caffeine, and the risk of symptomatic diverticular disease in men. Ann Epidemiol 1995;5:221-8.
- Otte JJ, Larsen L, Anderson JR. Irritable bowel syndrome and symptomatic diverticular disease—different diseases? Am J Gastroenterol 1986;81:529-31.
- Ritchie J. Similarity of bowel distension characteristics in the irritable colon syndrome and diverticulosis. Gut 1977;18:A990 (abstract).
- Boulos PB, Karamanolis DG, Salmon PR, et al. Is colonoscopy necessary in diverticular disease? Lancet 1984;1:95-6.
- Williams CB, Saunders BP. Technique of colonoscopy. In: Raskin JB, Nora HJ, eds. Colonoscopy: Principles and techniques. New York: Igaku-Shoin Medical Publishers, Inc., 1995:121-42.
- Kozarek RA, Botoman VA, Patterson DJ. Prospective evaluation of a small caliber upper endoscope for colonoscopy after unsuccessful standard examination. Gastrointest Endosc 1989;35:333-5.
- Brodribb AJM. Treatment of symptomatic diverticular disease with a high fibre diet. Lancet 1977;1:664-5.
- Ornstein MH, Littlewood ER, Baird IM, et al. Are fiber supplements really necessary in diverticular disease of the colon? A controlled clinical trial. Br Med J 1981;282:1353-6.
- Daniel O, Basup K, Al-Samarrae HM. Use of glucagon in the treatment of acute diverticulitis. Br Med J 1974;3:720-2.
- Berman LG, Burdick D, Heitzman ER, et al. A critical reappraisal of sigmoid peridiverticulitis. Surg Gyn Obstet 1968;127:481-91.
- Williams RA, Davis IP. Diverticular disease of the colon. In: Haubrich WS, Schaffner F, eds. Bockus gastroenterology, 5th ed. Philadelphia: WB Saunders, 1995:1637-56.
- Hinchey EJ, Schaal PH, Richards MB. Treatment of perforated diverticular disease of the colon. Adv Surg 1978;12:85-109.
- Ambrosetti P, Robert JH, Witzig J, et al. Acute left colonic diverticulitis: A prospective analysis of 226 consecutive cases. Surgery 1994;115:546-50
- McKee RF, Deignan RW, Krukowski ZH. Radiological investigation in acute diverticulitis. Br J Surg 1993;80:560-5.
- Doringer E. Computerized tomography of colonic diverticulitis. Crit Rev Diag Imag 1992;33:421-35.
- Hulnick DH, Megibow AJ, Balthazar EJ, et al. Computed tomography in the evaluation of diverticulitis. Radiology 1984;152:491-5.
- Cho KC, Morehouse HT, Alterman DD, et al. Sigmoid diverticulitis: Diagnostic role of CT-comparison with barium enema studies. Radiology 1990;176:111-5.
- Stefansson T, Nyman R, Nilsson S, et al. Diverticulitis of the sigmoid colon: A comparison of CT, colonic enema, and laparoscopy. Acta Radiologica 1997;38:313-9.
- Ambrosetti P, Grossholz M, Becker C, et al. Computed tomography in acute left colonic diverticulitis. Br J Surg 1997;84:532-4.
- Verbanck J, Lambrecht S, Rutgeerts L, et al. Can sonography diagnose acute colonic diverticulitis in patients with acute intestinal inflammation? A prospective study. J Clin Ultrasound 1989;17:661-6.
- Schwerk WB, Schwarz S, Rothmund M. Sonography in acute colonic diverticulitis: A prospective study. Dis Colon Rectum 1992;35:1077-84.
- Zielke A, Hasse C, Nies C, et al. Prospective evaluation of ultrasonography in acute colonic diverticulitis. Br J Surg 1997;84:385-8.
- Pradel JA, Adell J-F, Taourel P, et al. Acute colonic diverticulitis: Prospective comparative evaluation with US and CT. Radiology 1997;205:503-12.
- Eggesbo HB, Jacobsen T, Kolmannskog F, et al. Diagnosis of acute left-sided colonic diverticulitis by three radiological modalities. Acta Radiol 1998;39:315-21.
- Chow AW. Appendicitis and diverticulitis. In: Hoeprich PD, Jordan MC, Ronald AR, eds. Infectious diseases: A treatise of infectious processes. Philadelphia: JB Lippincott, 1994:878-81.
- Kellum JM, Sugerman HJ, Coppa GF, et al. Randomized, prospective comparison of cefoxitin, and gentamicin-clindamycin in the treatment of acute colonic diverticulitis. Clin Ther 1992;14:376-84.
- Parks TG. Natural history of diverticular disease of the colon: A review of 521 cases. Br Med J 1969;4:639-45.
- The Standards Task Force of the American Society of Colon and Rectal Surgeons. Practice parameters for sigmoid diverticulitis-supporting documentation. Dis Colon Rectum 1995;38:126-32.
- Elliot TB, Yego S, Irvin TT. Five-year audit of the acute complications of diverticular disease. Br J Surg 1997;84:535-9.
- Munson KD, Hensien MA, Jacob LN, et al. Diverticulitis. A comprehensive follow-up. Dis Colon Rectum 1996;39:318-22.
- Larson DM, Masters SS, Spiro H. Medical and surgical therapy in diverticular disease: A comparative study. Gastroenterology 1976;71:734-7.
- Parks TG, Connell AM. The outcome in 455 patients admitted for treatment of diverticular disease of the colon. Br J Surg 1970;57:775-8.
- Lorimer JW. Is prophylactic resection valid as an indication for elective surgery in diverticular disease? Can J Surg 1997;40:445-8.
- Franklin ME, Dorman JP, Jacobs M, et al. Is laparoscopic surgery applicable to complicated colonic diverticular disease? Surg Endosc 1997;11:1021-5.
- Stevenson ARL, Stitz RW, Lumley JW, et al. Laparoscopically assisted anterior resection for diverticular disease: Follow-up of 100 consecutive patients. Ann Surg 1998;227:335-42.
- Eijsbouts QAJ, Cuesta MA, de Brauw LM, et al. Elective laparoscopic-assisted sigmoid resection for diverticular disease. Surg Endosc 1997;11:750-3.
- Sher ME, Agachan F, Bortul M, et al. Laparoscopic surgery for diverticulitis. Surg Endosc 1997;11:264-7.
- Konvolinka CW. Acute diverticulitis under age forty. Am J Surg 1994;167:562-5.
- Acosta JA, Grebenc ML, Doberneck RC, et al. Colonic diverticular disease in patients 40 years old or younger. Am Surg 1992;58:605-7.
- Freischlag J, Bennion RS, Thompson JE. Complications of diverticular disease of the colon in young people. Dis Colon Rectum 1986;29:639-43.
- Vignati PV, Welch JP, Cohen JL. Long-term management of diverticulitis in young patients. Dis Colon Rectum 1995;38:627-9.
- Spivak H, Weinrauch S, Harvey JC, et al. Acute colonic diverticulitis in the young. Dis Colon Rectum 1997;40:570-4.
- Ambrosetti P, Robert J, Witzig JA, et al. Prognostic factors from computed tomography in acute left colonic diverticulitis. Br J Surg 1992;79:117-9.
- Cunningham MA, Davis JW, Kaups KL. Medical versus surgical management of diverticulitis in patients under age 40. Am J Surg 1997;174:733-6.
- Perkins JD, Shield CF, Chang FC, et al. Acute diverticulitis: Comparison of treatment in immunocompromised and non-immunocompromised patients. Am J Surg 1984;148:745-8.
- Tyau ES, Prystowsky JB, Joehl RJ, et al. Acute diverticulitis: A complicated problem in the immunocompromised patient. Arch Surg 1991;126:855-9.
- Schoetz DJ. Uncomplicated diverticulitis: Indications for surgery and surgical management. Surg Clin N Am 1993;73:965-74.
- Benn PL, Wolff, BG, Ilstrup DM. Level of anastomosis and recurrent colonic diverticulitis. Am J Surg 1986;151:269-71.
- Frizelle FA, Dominguez JM, Santoro GA. Management of post-operative recurrent diverticulitis: A review of the literature. J R Coll Surg Edinb 1997;42:186-8.
- Ambrosetti P, Robert J, Witzig JA, et al. Incidence, outcome, and proposed management of isolated abscesses complicating acute left-sided colonic diverticulitis: A prospective study of 140 patients. Dis Colon Rectum 1992;35:1072-6.
- Gerzof SG, Robbins AH, Johnson WC, et al. Percutaneous catheter drainage of abdominal abscesses. N Engl J Med 1981;305:653-7.
- Schecter S, Eisenstat TE, Oliver GC, et al. Computed tomographic scan-guided drainage of intra-abdominal abscesses. Dis Colon Rectum 1994;37:984-8.
- Stabile BE, Puccio E, Van Sonnenberg E, et al. Preoperative percutaneous drainage of diverticular abscesses. Am J Surg 1990;159:99-105.
- Wedell J, Banzhaf G, Chaoui R, et al. Surgical management of complicated colonic diverticulitis. Br J Surg 1997;84:380-3.
- Yoshida M, Mitsuo M, Kutsumi H, et al. A successfully treated case of multiple liver abscesses accompanied by portal venous gas. Am J Gastroenterol 1996;91:2423-5.
- Nosher JL, Guidici M, Needell GS, et al. Elective one-stage abdominal operations after percutaneous catheter drainage of pyogenic liver abscess. Am Surg 1993;59:658-63.
- Read DR, Hambrick E. Hepatic abscesses in diverticulitis. South Med J 1980;73:881-3.
- Woods RJ, Lavery IC, Fazio VW, et al. Internal fistulas in diverticular disease. Dis Colon Rectum 1988;31:591-6.
- McBeath RB, Schiff M, Allen V, et al. A 12 year experience with enterovesical fistulas. Urology 1994;44:661-5.
- Forde KA, Treat MR. Colonoscopy in the evaluation of strictures. Dis Colon Rectum 1985;28:699-701.
- Kozarek RA. Hydrostatic balloon dilation of gastrointestinal stenoses: A national survey. Gastrointest Endosc 1986;32:15-9.
- Manten HD, Zara J, Raskin JB, et al. Balloon dilation of recto-sigmoid strictures: Transendoscopic approach. Gastrointest Endosc 1986;32:A164 (abstract).
- Oz MC, Forde KA. Endoscopic alternatives in the management of colonic strictures. Surgery 1990;108:513-9.
- Blomberg B, Rolny P, Jarnerot G. Endoscopic treatment of anastomotic strictures in Crohn's disease. Endoscopy 1991;23:195-8.
- Reinus JF, Brandt LJ. Vascular ectasias and diverticulosis: Common causes of lower intestinal bleeding. Gastroenterol Clin N Am 1994;23:1-20.
- Potter GD, Sellin JH. Lower gastrointestinal bleeding. Gastroenterol Clin N Am 1988;17:341-55.
- Boley SJ, DiBiase A, Brandt LJ, et al. Lower intestinal bleeding in the elderly. Am J Surg 1979;137:57-64.
- Gostout CJ, Wang KK, Ahluist DA, et al. Acute gastrointestinal bleeding: Experience of a specialized management team. J Clin Gastroenterol 1992;14:260-7.
- Peura DA, Lanza FL, Gostout CJ, et al. The American College of Gastroenterology Bleeding Registry: Preliminary findings. Am J Gastroenterol 1997;92:924-8.
- Bramley PN, Masson JW, McKnight G, et al. The role of an open-access bleeding unit in the management of colonic haemorrhage. A 2-year prospective study. Scand J Gastroenterol 1996;31:764-9.
- Longstreth GF. Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: A population-based study. Am J Gastroenterol 1997; 92:419-24.
- McGuire HH, Haynes BW. Massive hemorrhage from diverticulosis of the colon: Guidelines for therapy based on bleeding patterns observed in 50 cases. Ann Surg 1972;175:847-55.
- Meyers MA, Alonso DR, Gray GF, et al. Pathogenesis of bleeding colonic diverticulosis. Gastroenterology 1976;71:577-83.
- Casarella WJ, Kanter IE, Seaman WB. Right-sided colonic diverticula as a cause of acute rectal hemorrhage. N Engl J Med 1972;286:450-3.
- McGuire HH. Bleeding colonic diverticula: A reappraisal of natural history and management. Ann Surg 1994;220:653-6.
- Wong S-K, Ho Y-H, Leong APK, et al. Clinical behavior of complicated right-sided and left-sided diverticulosis. Dis Colon Rectum 1997;40:344-8.
- Wilcox CM, Alexander LN, Cotsonis GA, et al. Nonsteroidal antiinflammatory drugs are associated with both upper and lower gastrointestinal bleeding. Dig Dis Sci 1997;42:990-7.
- Aldoori WH, Giovannucci EL, Rimm EB, et al. Use of acetaminophin and nonsteroidal anti-inflammatory drugs. A prospective study and the risk of symptomatic diverticular disease in men. Arch Fam Med 1998;7:255-60.
- Zuccaro G. Practice guidelines. Management of the adult patient with acute lower gastrointestinal bleeding. Am J Gastroenterol 1998;93:1202-8.
- Mauldin JL. Therapeutic use of colonoscopy in active diverticular bleeding. Gastrointest Endosc 1985;31:290-1.
- Johnston J, Sones J. Endoscopic heater probe coagulation of the bleeding colonic diverticulum. Gastrointest Endosc 1986;32:A160 (abstract).
- Savides TJ, Jensen DM. Colonoscopic hemostasis for recurrent diverticular hemorrhage associated with a visible vessel: A report of 3 cases. Gastrointest Endosc 1994;40:70-3.
- Bertoni G, Conigliaro R, Ricci E, et al. Endoscopic injection hemostasis of colonic diverticular bleeding: A case report. Endoscopy 1990;22:154-5.
- Kim YI, Marcon NE. Injection therapy for colonic diverticular bleeding: A case study. J Clin Gastroenterol 1993;17:46-8.
- Andress HJ, Mewes A, Lange V. Endoscopic hemostasis of a bleeding diverticulum of the sigma (sic) with fibrin sealant. Endoscopy 1993;25:193.
- Foutch PG. Diverticular bleeding: Are nonsteroidal anti-inflammatory drugs risk factors for hemorrhage and can colonoscopy predict outcome for patients. Am J Gastroenterol 1995;90:1779-84.
- Foutch PG. Diverticular bleeding and the pigmented protuberance (sentinel clot): Clinical implications, histopathological correlation, and results of endoscopic intervention. Am J Gastroenterol 1996;91:2589-93.
- Foutch PG. Utility of endoscopic hemoclipping for colonic diverticular bleeding (Response to Dr. Hokama). Am J Gastroenterol 1997;92:543-5 (letter).
- Browder W, Cerise EJ, Litwin MS. Impact of emergency angiography in massive lower gastrointestinal bleeding. Ann Surg 1986;204:530-6.
- Shinya H, Cwern M, Wolf G. Colonoscopic diagnosis and management of rectal bleeding. Surg Clin N Am 1982;62:897-903.
- Tedesco FJ, Waye JD, Raskin JB, et al. Colonoscopic evaluation of rectal bleeding: A study of 304 patients. Ann Intern Med 1978;89:907-9.
- Irvine EJ, O'Connor J, Frost RA. Prospective comparison of double contrast barium enema plus flexible sigmoidoscopy versus colonoscopy in rectal bleeding. Gut 1988;29:1188-93.
Статьи по теме
Рекомендуемые статьи
Синдром Бурхаве
Спонтанный разрыв пищевода - характеризуется спонтанным разрывом всех слоев стенки пищевода. Первое описание данного состояния дано голландским врачом Германом Бурхаве (Hermann Boerhaave) в 1724 г.
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)















Комментарии