- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Инородные тела верхнего отдела ЖКТ
| Авторы: | Барсуков А.С. 2004г. |
Полный текст статьи:
Инородные тела верхнего отдела ЖКТ являются часто встречающейся патологией. И не смотря на то, что 80-90 % инородных тел проходят через ЖКТ без каких либо проблем, ежегодно от данной патологии погибает до 1500 человек [3].
Физиологические сужения пищевода являются наиболее частыми зонами внедрения инородных тел. Это крикофарингиальное сужение (16 см от резцов), аортальное (23 см), бронхиальное (27 см) и область нижнего пищеводного сфинктера (37 см). Если брать весь ЖКТ в целом, то "узкими" местами для прохождения инородных тел так же являются область привратника, залуковичные отделы ДПК (особенно для объектов длинной более 6 см), область илеоцекальный клапан, а так же области анастомозов и патологических сужений. Так нами наблюдался больной пептической стриктурой пищевода (до 12 мм) который являлся для удаления застрявшего в нем инородного тела (как правило, куска мяса) практически в каждый праздничный день, не менее 5 раз за год.
Данная патология чаще встречается у детей, другими способствующими факторами являются психические заболевания, задержка умственного развития, алкоголизм, наличие зубных протезов [10].
По видам инородные тела можно классифицировать следующим образом:
- Крупные куски пищи.
-
Истинные инородные тела.
- Острые (иглы, булавки, кнопки и т.д.).
- Тупые (монеты и т.д.).
- Другие (батарейки, пакеты с наркотиками).
Причем наиболее часто встречающимся инородным телом верхнего отдела ЖКТ у взрослых являются крупные фрагменты пищи [10]. Другое крупное исследование базирующееся на обследовании 414 пациентах с подозрением на инородное теле верхнего отдела ЖКТ сообщает, что чаще всего роль инородного тела играли крупные куски пищи, затем кости и хрящи, зубные протезы и рыбные кости [7].
Клиническая картина зависит от вида, величины, формы и локализации инородного тела. Чаще симптомы включают дисфагию, одинофагию, чувство инородного тела, боль в грудной клетке. При крупном инородном теле вызывающем полную обструкцию пищевода наблюдается слюнотечение и регургитация. При локализации крупных инородных тел в области верхнего пищеводного сфинктера может наступать асфиксия. При перфорации пищевода острым объектом наблюдается подкожная эмфизема, кровотечение.
Инородные тела желудка часто протекают бессимптомно, при крупных тупых объектах может встречаться раннее насыщение, тошнота и рвота после еды, чувство тяжести в эпигастрии, потеря веса. В более поздний период возможно развитие кровотечения в связи с возникновением пролежней.
Острые объекты могут перфорировать стенку желудка с развитием характерной клинической картины. В тонкой и толстой кишке также характерны клиника перфорации или обструкции. Пациенты далеко не всегда могут точно локализовать уровень нахождения инородного тела даже при наличии симптомов [1].
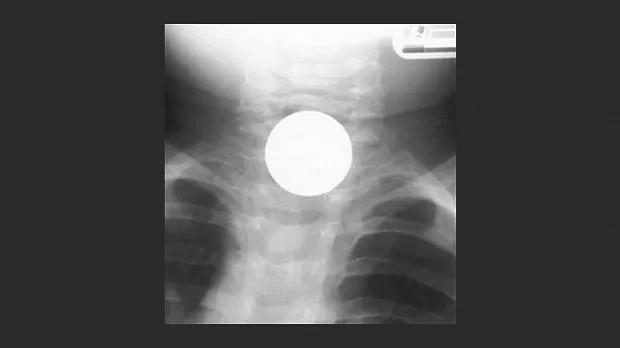
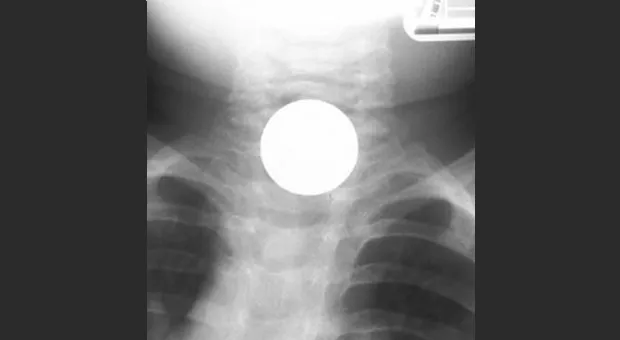
Т.к. большинство истинных инородных тел рентгенконтрастны, диагностическим методом выбора является рентгенография (шеи, грудной клетки и живота) в нескольких проекциях (чаще фронтальной и боковой).
Даже при подозрении, что в качестве инородного тела мы имеем место с крупным куском пищи, рентгенография оправдана т.к. позволяет установить наличие в нем костных фрагментов. Рентгенография с барием не показана т.к. затрудняет визуализация при последующем эндоскопическом исследовании и связанна с риском аспирации контраста [2]. Отсутствие видимых объектов не в коем случае 100 % не исключает наличие инородного тела, особенно у пациента с симптоматикой.
Показания к удалению инородных тел.
-
Пищевод.
- Все инородные тела.
-
Желудок и ДПК.
- Острые или остроконечные объекты.
- Длинные объекты. (6 см у детей 10 см у взрослых)
- Тупые объекты после (После 2 недель нахождения в желудке После 1 недели в ДПК)
- Дисковые батареи после 48 часов в желудке
- Пластиковые пакеты
С риском развития осложнений связанны следующие факторы: инородное тело видно на рентгенограмме шеи в прямой проекции, поступление позже 2 дней после проглатывании инородного тела, локализация инородного тела на уровне крикофарингиального сужения или в верхней трете пищевода [4].
Методы удаления инородных тел могут быть разделены на медикаментозные, эндоскопические и хирургические. Мы кратко остановимся лишь на эндоскопической технике удаления инородных тел. Чаще всего оно вполне успешно, по данным двух крупных исследований удалить инородные тела эндоскопически не удалось только в 1,1 %-2,4 % случаев [4,8].
Любые попытки эндоскопического извлечения инородного тела должно проходить только у адекватно седатированного больного. Сильный рвотный позыв или непроизвольное движение пациента во время удаления острого предмета может иметь фатальные последствия. Обычно мы используем сочетание наркотического препарата с сибазоном или пропофол.
Желательно наличие следующего перечня инструментов - форцепт (в том числе типа "крысиный зуб" и "аллигатор", корзинка Дормиа, петля для полипэктомии, защитные насадки на конец эндоскопа. Существуют также специальные магнитные зонды для удаления металлических инородных тел.
Ряд инородных тел, например крупные куски пищи, могут быть удалены путем "присасывания" к эндоскопу с последующим извлечением вместе с аппаратом. Для этого на конце аппарата фиксируется стеклянная насадка от лигатора варикозных вен пищевода, аппарат вплотную подводится к инородному телу, включая отсос создается вакуум и присасывается инородное тело. Нам данный метод не симпатичен т.к. фиксация удаляемого объекта не слишком надежна и высок риск его потери, что особенно опасно в области верхнего пищеводного сфинктера и ротоглотки т.к. может привести к нарушению вентиляции.
Для удаления кусков пищи мы предпочитаем использовать петлю, для более мелких тупых объектов корзинку. Проблема чаще всего возникает при невозможности завести инструмент за инородное тело (в пищеводе), тогда возможна аккуратная попытка его проталкивания в желудок (разумеется, в случае острых инородных тел данный метод неприемлем). Longstreth et. al. в своей работе говорит о том, что застрявшие в пищеводе крупные куски пищи в большинстве случаев можно сместить в желудок используя технику проталкивания. [6].
Некоторые авторы рекомендуют ведение глюкагона в дозе 1,0 мг внутривенно, с целью расслабления нижнего пищеводного сфинктера, что может приводить к прохождению инородного тела в желудок или более легкому его извлечению [9]. Согласно данным этого же исследования менее вероятен ответ на введение глюкагона у людей со стриктурами пищевода и при куске мяса в качестве инородного тела. Применение ферментных и пенообразующих препаратов не показано.
При удалении острых предметов необходимо следовать нескольким принципам - по возможности втянуть острую часть в канал эндоскопа или в защитный колпачок, ось извлекаемого инородного тела должна совпадать с осью эндоскопа.
Дисковые батарейки особо опасны в пищеводе, где они могут быстро вызывать колликвационный некроз и перфорацию. При невозможности извлечь батарейку необходимо сместить ее в желудок, где, как правило, захватить ее легче. Однако прошедшие в желудок батарейки (при их размере менее 20 мм) как правило, не опасны и успешно выходят самостоятельно. Считается, что после преодоления ДПК батарейки в 85 % случаев выводятся в течение 72 часов [5].
Список литературы:
- Connolly AA, Birchall M, Walsh-Waring GP, Moore-Gillon V. Ingested foreign bodies: patient guided localization is a useful clinical tool. Clin Otolaryngol 1992;17:520-4.
- Ginsberg GG. Management of ingested foreign objects and food bolus impactions. Gastrointest Endosc 1995;41:33-8.
- Guidelines for the management of ingested foreign bodies. Gastrointest Endosc 1995;42:236-8.
- Lai AT; Chow TL; Lee DT; Kwok SP. Risk factors predicting the development of complications after foreign body ingestion. Br J Surg 2003 Dec;90(12):1531-5.
- Litovitz TL. Battery ingestions: product accessability and clinical course. Pediatrics 1985;75:469-76.
- Longstreth GF; Longstreth KJ; Yao JF Esophageal food impaction: epidemiology and therapy. A retrospective, observational study. Gastrointest Endosc 2001 Feb;53(2):193-8.
- Mosca S., et al. Endoscopic management of foreign bodies in the upper gastrointestinal tract: report on a series of 414 adult patients Endoscopy 2001 Aug;33(8):692-6.
- Nijhawan S; Shimpi L; Mathur A; Mathur V; Roop Rai R., Management of ingested foreign bodies in upper gastrointestinal tract: report on 170 patients. Indian J Gastroenterol 2003 Mar-Apr;22(2):46-8.
- Sodeman TC; Harewood GC; Baron TH Assessment of the predictors of response to glucagon in the setting of acute esophageal food bolus impaction Dysphagia 2004 Winter;19(1):18-21.
- Webb WA. Management of foreign bodies of the upper gastrointestinal tract: update. Gastrointest Endosc 1995;41:39-51.
Статьи по теме
Рекомендуемые статьи
Ахалазия кардии
Ахалазия кардии (синонимы: мегаэзофагус или долихоэзофагус, идиопатическое расширение пищевода, кардиоспазм и др.)— идиопатическое нервно-мышечное заболевание, проявляющееся функциональным нарушением проходимости кар-дии вследствие дискоординации между глотком, рефлекторным раскрытием нижнего пищеводного сфинктера (НПС) идвигательной итонической активностью гладкой мускулатуры пищевода. Код по МКБ-10К.22.0. Ахалазия кардиальной части.
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)

















Комментарии