- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Публикации из социальных сетей: Бронхотермопластика
| Авторы: | Илья Сивокозов 2019г. |
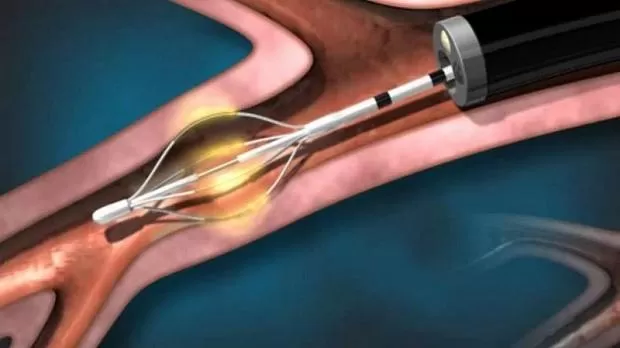
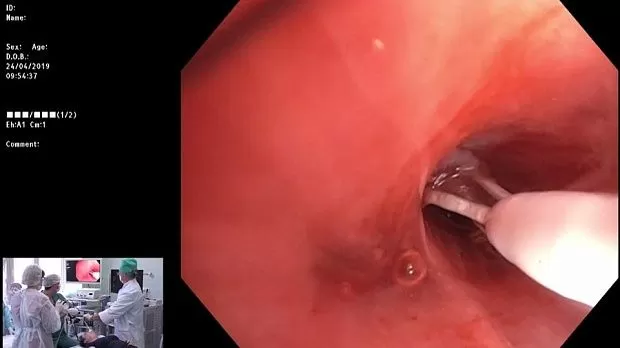


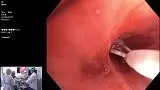


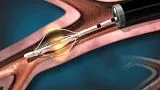
Полный текст статьи:
Пост многобукв – сразу скажу настрой позитивный, «топить» никого не собираюсь)) Знаете поговорку? «Глупо на чужой свадьбе не сказать пару слов о себе»)))
Блестящая конференция по бронхиальной термопластике (БТ), проведенная давеча в МКНЦ, подобно камню, кинутому в воду, запустила широкую волну обсуждения. Коллега из Казахстана Женисбек Тынкозиев (Женисбек Қадырбекович Тынкозиев) в группе Endoscopy задал ряд вопросов, равно как и еще ряд коллег в ходе трансляции. К сожалению, по ряду причин я не смог лично поучаствовать в дискуссии в рамках конференции, но благодаря Георгий Дмитриенко (Georgy Dmitrienko) и Endoexpert смог посмотреть запись конференции.
Выскажу буквально пару ремарок касательно БТ, разумеется, все сугубое IMHO. Основываться буду на а) литературных данных и общении с экспертами из разных стран (в том числе с моим другом коллегой Иржи Вотруба, но не только) и б) личном опыте выполнения термопластики у пациентов с бронхиальной астмой в нашей стране (клиники ЦНИИТ и ФНКЦ). Опыт невелик, всего 2 полностью пролеченных пациента (6 процедур), плюс еще 4 пациента которых мы с коллегами в ЦНИИТ отбирали для выполнения БТ, из них лишь 1 (один!) прошел через «сито» критериев включения/исключения и междисциплинарного консилиума.
1. Относительно противопоказаний к выполнению БТ, их как бы не больше, чем комбинации показаний к ней. Здесь я буду основываться на рекомендации группы экспертов, опубликованных в Respiration (https://www.ncbi.nlm.nih.gov/pubmed/29669351):
Резюме выведено на слайдах к посту (и да, я там забыл бронхоэктазы указать отдельно как критерий исключения, которые весьма часты). Применительно к нашей ситуации, надо еще постараться найти пациента с тяжелой БА, который бы прошел через такое «сито» критериев. Конечно, это не значит, что таких пациентов нет совсем – они есть, но и говорить о том, что эти пациенты встречаются повсеместно я бы не стал. В нашей клинике при подборе пациентов drop-out доходит до 75%, лишь каждый четвертый вообще доходит до этапа подписания формы информированного согласия, мда. При этом интересный факт: ни в описании процедуры от компании-производителя, ни в рекомендациях GINA, ни в приведенном выше документе от экспертов фенотип астмы как показание к процедуре не упоминается ВООБЩЕ. То есть, формально можно любого пациента, подпадающего под критерии брать независимо от того, эозинофильная у него астма или нет, Th2 или не-Th2 механизм опосредован.
2. Относительно предполагаемых респондеров: с учетом стоимости курса из трех бронхоскопий в России ~ 600 тысяч рублей (без учета койко-дня, анестезиологии и самой бронхоскопии) было бы обидно сделать пациенту процедуру, на которую тот не ответит. И пока на первом этапе все наши пациенты получали курсы БТ бесплатно, рано или поздно добрая воля компании-производителя и ее представителей закончится (не так ли, Олег Щипков (Oleg Shchipkov) – и спасибо огромное за помощь с расходниками!). Таким образом, вопрос о том, как «гарантированно» определить, поможет ли пациенту БТ или нет - далеко не праздный. Идеальный тест – это оценка гиперреактивности бронхов, но помимо объективных трудностей с метахолином, зачастую сложно представить себе метахолиновый тест у тяжелого астматика. Во всяком случае, за рубежом такие данные в реальной практике не собираются.
3. Нужна ли биопсия при предварительной оценке эффективности БТ? Часть специалистов в США, Англии, Франции и Германии придерживаются мнения, что биопсия слизистой мелких бронхов с дальнейшей морфометрией и количественной оценкой степени гипертрофии гладкомышечных клеток является хорошим предиктором эффективности, есть даже пограничное значение, выше которого пациент с вероятностью в 90% ответит на терапию. Часть специалистов (в том числе и Иржи Вотруба) считают, что пока такой доказательности нет – но тем не менее биопсии слизистой при КАЖДОЙ процедуре БТ в его клинике проводится всем пациентам без исключения (накапливается материал для обсчета). В нашей клинике мы все же прибегаем к морфометрии у всех пациентов, исходя как из стоимости исследования, так и желания достичь максимальной гарантии эффекта от БТ. Кстати, у тех двух пациентов, что мы все же включили в протокол БТ у себя, эффект по морфометрии очень хорошо коррелировал с клиническим эффектом от процедуры. Вполне возможно, что у пациентов и без гипертрофии ГМК эффект от БТ имел бы место, но мы не стали рисковать.
4. Безопасность. При бронхоскопии бывает все. В том числе даже при такой безопасной методике как БТ. Описаны и кровотечения, и пневмотораксы, и абсцессы, и много еще чего. Просто общая частота таких реакций после БТ весьма невелика, и потому методика расценивается как безопасная. В моем личном опыте в одной из процедур отмечалась умеренная кровоточивость, что несколько технически замедлило ход событий, но тем не менее свои активации мы сделали))) Да, в первые двое суток после БТ у пациента точно будет небольшое обострение астмы, но мы страховались системными кортикостероидами, как и положено по протоколу. После второй и третьей процедуры эти явления уменьшались и значительно.
5. Методика – выбор эндоскопа и бакпосев. В ходе конференции был задан вопрос (если не ошибаюсь, Олеся Васильевна Данилевская) относительно выбора бронхоскопа. На самом деле процедуры делают кто как: от терапевтического до супертонкого бронхоскопа. Данных по возможному преимуществу более «глубокого» проникновения в дистальные бронхи нет, но общее мнение экспертов, как уже ответил доктор Вотруба, «чем тоньше тем лучше». Я в практике использовал разные эндоскопы: от терапевтического Olympus 1T150 до тонкого Olympus H190/Q190 и Pentax EB15 J10, и теми и другими работать можно, но с тонкими эндоскопами и правда залезали на одну генерацию глубже, число активаций тоже возрастало, и прилично. Опять же, при нашей выборке говорить о преимуществе просто смешно. Да, еще отмечу, что эксперты рекомендуют делать плановый бакпосев перед БТ, чтобы в случае возможных инфекционных осложнений знать профиль и назначать антибактериальную терапию. Но ни я, ни Вотруба так не делают (может просто ленивы?) – и слава богу, ни разу не потребовалось назначать антибиотики после процедуры.
6. Анестезия и вентиляция. По рекомендациям экспертов (см выше ссылку) – желательно либо глубокая седация (что само по себе уже близко к наркозу) либо наркоз с миорелаксантами. Доступ любой – от трубки и ларингеальной маски до ригидного тубуса. Доктор Вотруба предпочитает ларингеальную маску, мы у себя делаем на ригиде и ВЧ – Иржи в ответах на вопросы упомянул о том, что перемежающееся давление при ВЧ позволяет лучше контролировать просвет бронхов у астматиков, мне сложно это комментировать отчасти в связи со скудным опытом, отчасти потому что у нас все наркозы как правило на ВЧ и ригиде, и сравнивать не с чем.
7. Промежуток между процедурами. Минимум 3 недели, но верхней границы нет – у нас, например, между первой и второй процедурой БТ пациентка успела съездить в отпуск (так ей полегчало после первой же сессии БТ) и явилась на вторую только спустя 2,5 месяца. Так что можно делать любой интервал от 3 недель и выше.
Уф, дочитали? )))
Резюмируя, скажу так. Методика с точки зрения бронхолога – КРАЙНЕ скучна. Это не стентирование трахеи, не биопсия (тем более не крио), не эндосонография, это просто и скучно. Главное все делать правильно, не пропускать бронхи. Лучше обработать дважды, беды не случится, чем пропустить мелкое ветвление. Сломать в аппарате шаловливыми ручками ничего нельзя, он устроен так, что там есть кнопка вкл/выкл, и по сути, все.
Основная проблема – это подбор пациентов, «просеивание» их с подбором максимальных респондеров – а вот эта задача крайне нелегкая. Ну это уже хлеб пульмонолога)))
Посмотрим, что принесет нам будущее с новыми методами, но хочется верить, что будущее пациентов с тяжелой бронхиальной астмой будет светлым.
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)















Комментарии