- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Клинические случаи: Триада Сейнта с дивертикулезом тощей кишки - редкая разновидность синдрома
| Авторы: | А. С. Бенян*, М. П. Айрапетова, М. А. Медведчиков-Ардия, С. А. Мухамбеталиев 1 2019г. |
| Об авторах: |
1. Государственное бюджетное учреждение здравоохранения «Самарская областная клиническая больница имени В. Д. Середавина», г. Самара, Россия |
Аннотация:
Цель представить редкое клиническое наблюдение пациентки с триадой Сейнта.
Полный текст статьи:
Введение. Классические представления о триаде Сейнта были даны в 40-х годах прошлого столетия и заключались в попытке этиопатогенети-ческого обоснования сочетания трех патологических состояний: грыжи пищеводного отверстия диафрагмы (ГПОД), желчнокаменной болезни (ЖКБ) и дивертикулярной болезни кишечника [1, 2]. В теориях, объясняющих патогенез синдрома, имеется указание на роль таких факторов, как врожденная анатомическая слабость соединительнотканных структур, возрастная дистрофия мышц и фасций, повышение внутрибрюшного давления, внутри-просветная гипертензия желудочно-кишечного тракта, характер питания [3]. И, наконец, существует мнение, что может иметься случайное сочетание всех этих часто встречающихся в изолированном виде нозологических форм, особенно у лиц пожилого возраста [4].
Наиболее актуальными аспектами, характеризующими восприятие этого синдрома в медицинской общественности в настоящее время, являются редкость патологии, устоявшиеся представления о локализации дивертикулов только в ободочной кишке, сомнения в практической целесообразности объединения отмеченных заболеваний в единый синдром [5, 6].
Представляем клиническое наблюдение по лечению пациентки с превалирующей клиникой осложненной ГПОД, у которой также были выявлены ЖКБ и дивертикулез тощей кишки.
Пациентка З., 72 лет, была доставлена в приемное отделение областной больницы 24.01.2019 г. с жалобами на невозможность прохождения пищи по пищеводу, постоянную тошноту и позывы на рвоту, периодические схваткообразные боли в эпигастральной области. Отмечает, что, несмотря на наличие позывов на рвоту, сами рвотные движения невозможны. Интенсивность болевого синдрома по визуальной аналоговой шкале характеризуется на уровне 7-8 баллов.
Указанные жалобы появились около 3 дней назад после приема пищи. В анамнезе имеются указания на периодические эпизоды дисфагии, отрыжки и изжоги. Специального обследования по этому поводу пациентка не проходила. Кроме того, болеет бронхиальной астмой в течение 25 лет, принимает базисную терапию в виде Ипратропия бромида.
На момент осмотра общее состояние средней тяжести. Кожный покров бледно-розовый, тургор кожи снижен, отмечается сухость слизистых оболочек. Дыхание везикулярное, рассеянные сухие хрипы в верхних легочных полях. При аускультации в задненижних отделах грудной клетки слева прослушиваются слабые перистальтические шумы. Пульс полный, ритмичный, частый, 90 в минуту. Артериальное давление - 140 и 90 мм рт. ст. При аускультации сердца тоны тихие, шумов нет. Язык сухой, обложен белым налетом. Живот мягкий, участвует в акте дыхания. При глубокой пальпации отмечается болезненность в эпи-гастральной области, симптомов раздражения брюшины нет. При перкуссии печеночная тупость сохранена. Аускультативно -перистальтические шумы равномерные, без значимого усиления или ослабления. При пальцевом исследовании прямой кишки патологических изменений не выявлено. Моча насыщенной желтой окраски, прозрачная.
Проведен диагностический тест с пероральным приемом воды. После того, как пациентка сделала несколько полных глотков, появилось срыгивание и регургитация выпитой жидкости.
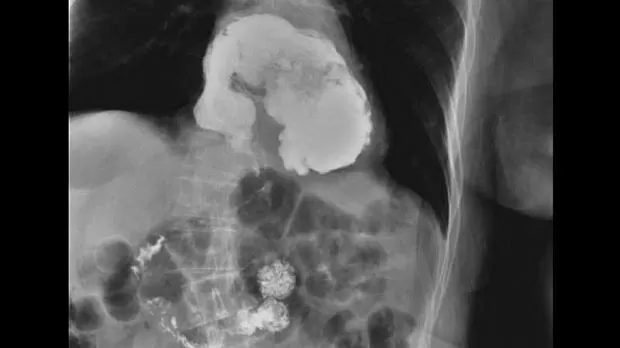
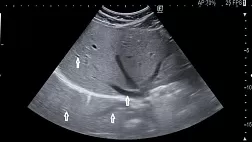
В качестве ведущего синдрома у пациентки был определен синдром дисфагии. Согласно программе обследования пациентов с дисфагией, были назначены обзорная рентгенография груди и живота, контрастная рентгенография пищевода и желудка, фиброэзофагогастроскопия, ультразвуковое исследование брюшной полости. При рентгенографии легких в боковой проекции выявлена округлая тень с уровнем жидкости позади тени сердца в заднем средостении. При контрастной рентгеноскопии пищевода и желудка визуализирована гигантская параэзофагеальная ГПОД с транслокацией всего желудка в заднее средостение и его заворотом (рис. 1). Выполнение фиброэзофагогастроскопии в полной мере оказалось невозможным, поскольку вследствие заворота желудка и перегиба пищеводно-желудочного перехода пройти в желудок не удалось. При ультразвуковом исследовании брюшной полости выявлено наличие конкрементов в желчном пузыре.
Таким образом, по результатам физикального и лабора-торно-инструментального обследования был поставлен клинический диагноз: «Гигантская параэзофагеальная ГПОД (III типа) с заворотом желудка. ЖКБ. Хронический кальку-лезный холецистит, вне обострения». Было высказано предположение о наличии триады Сейнта, однако дополнительных диагностических мероприятий по выявлению патологии кишечника решено было не предпринимать ввиду срочного характера пищеводно-желудочной патологии и предстоящей операции. Были выставлены показания к оперативному вмешательству - лапаротомии с интраоперационным определением окончательного объема операции. В качестве предоперационной подготовки были назначены инфузионная, спазмолитическая терапия, антибиотикопрофилактика и профилактика тромбоэмболических осложнений, которые были реализованы в течение следующих суток.
Оперативное вмешательство проведено 25.01.2019 г. под эндотрахеальным наркозом. После выполнения верхней срединной лапаротомии осуществлена полная ревизия органов брюшной полости. Выявлены следующие патологические изменения: гигантская параэзофагеальная ГПОД (III типа) с транслокацией всего желудка в заднее средостение, кальку-лезный холецистит, дивертикулез тощей кишки.
Грыжа характеризовалась расширением пищеводного отверстия диафрагмы до 10 см. Грыжевым содержимым являлся весь желудок, причем отмечался полный заворот желудка на 180° во фронтальной плоскости. Имелись начальные признаки ущемления в виде странгуляционной борозды в пилорической области, непосредственно прилегающей к ножкам диафрагмы.
В желчном пузыре пальпировались множественные конкременты разных размеров. Имелся спаечный процесс между стенкой желчного пузыря и двенадцатиперстной кишкой. Острых воспалительных изменений в паравезикальных тканях не отмечалось.
Начиная от связки Трейца и на протяжении 120 см тощей кишки имелось тотальное поражение стенки кишки множественными дивертикулами. Дивертикулы были истинными (стенка дивертикула представлена всеми слоями стенки кишки), имели мешотчатую форму и широкое основание, локализовались по всей окружности кишки. Размеры дивертикулов колебались от 1 до 4 см в наибольшем сечении. При манипуляциях содержимое дивертикулов легко опорожнялось в просвет кишки, признаков осложнений (перфорация, дивер-тикулит, кровотечение) не обнаружено (рис. 2).
Иной патологии в брюшной полости не выявлено, в том числе при детальном осмотре, столь характерной для локализации дивертикулов толстой кишки.
Исходя из обнаруженной патологии и оценки рисков по каждому из состояний, окончательный объем оперативного вмешательства был определен в виде устранения заворота желудка с коррекцией пищеводного отверстия диафрагмы, антирефлюксной операции и холецистэктомии. Учитывая отсутствие сипмтоматики заболевания кишечника и увеличение тяжести и рисков операции в случае выполнения вмешательства на тощей кишке, от выполнения резекции тощей кишки с дивертикулами решено было воздержаться.
Последовательно были выполнены низведение желудка, иссечение грыжевого мешка, мобилизация пищеводно-желу-дочного перехода, кардии и дна желудка, селективная проксимальная ваготомия, воссоздание пищеводного отверстия диафрагмы путем ушивания ножек диафрагмы, фундоплика-ция в модификации РНЦХ РАМН на 360°, холецистэктомия от шейки.
Послеоперационный период протекал без осложнений. Естественное питание восстановлено на 2-е сутки после операции. Пациентка рано активизировалась. Швы сняты на 10-е сутки после операции. Выписана в удовлетворительном состоянии 08.02.2019 г. Осмотрена через 1 месяц после выписки: состояние удовлетворительное, жалоб не предъявляет, пищеварительная функция без клинически значимых патологических проявлений.
Обсуждение. По данным литературы, сочетание ГПОД с ЖКБ и дивертикулезом толстой кишки встречается в 0,8-2,3 % пациентов с патологией органов брюшной полости. По данным J. Foster (1958), триада Сейнта присутствует у больных в 7-9 раз чаще, чем выявленные изолированные заболевания [3]. При этом основные клинические проявления у большинства пациентов связаны именно с дивертикулярной болезнью толстой кишки, а ГПОД и ЖКБ выступают в качестве сопутствующих состояний или являются дополнительными находками при обследовании и проведении оперативного вмешательства. Если подобный пациент поступает в плановом порядке без симптоматики острой абдоминальной патологии, то планомерное инструментальное обследование позволит последовательно диагностировать патологию верхних и нижних отделов желудочно-кишечного тракта и гепатобилиарной зоны. В случае же, если имеется осложнение хотя бы одного из компонентов триады, а, как правило, это острые хирургические состояния, требующие проведения неотложных оперативных вмешательств, диагностика соче-танной патологии может быть осуществлена при интраоперационной ревизии [2].
Чаще всего диагностика триады Сейнта осуществляется в плановом порядке у пациентов гастроэнтерологического профиля. При этом ведущие жалобы, перечисленные в порядке убывания, относятся к патологии кишечника, желчевыводя-щих путей и пищеводно-желудочного перехода. Что касается острых состояний, осложняющих течение заболеваний, - компонентов триады, то чаще всего происходит трансформация хронического кальку-лезного холецистита в острый, затем встречаются осложнения дивертикулярной болезни, и наиболее редко встречаются острые осложнения ГПОД [1, 6]. Особенность нашего наблюдения заключалась, в том числе, и в возникновении наиболее редко встречающегося осложнения при триаде Сейнта -заворота и ущемления желудка в грыже пищеводного отверстия диафрагмы.
В подавляющем большинстве публикаций, посвященных описанию триады Сейнта [4], у пациентов имелось дивертикулярное поражение толстой кишки. В нашем наблюдении дивертикулы локализовались в начальном отделе тощей кишки, при этом макроскопически существенно отличались от вида и формы дивертикулов толстой кишки. Эта особенность позволяет отнести выявленную патологию к одной из самых редких разновидностей триады Сейнта. В то же время подобная локализация объясняет и бессимптомность течения дивертикулеза.
Конечный объем оперативного вмешательства у пациентов с триадой Сейнта зависит от нескольких факторов, из которых ключевыми являются выделение ведущей патологии, проведение кли-нико-патологоанатомических параллелей, а также состояние пациента. Так, в первую очередь, необходимо устранение острого состояния, несущего в себе угрозу для жизни пациента: при остром калькулезном холецистите - это холецистэктомия, при завороте и ущемлении желудка в грыже пищеводного отверстия диафрагмы - это обратное перемещение желудка и антирефлюксная операция, при осложнениях дивертикулеза - резекция кишки.
Выводы.
1. Триада Сейнта является сочетанием достаточно часто встречающихся в изолированном виде заболеваний.
2. Клиническое значение триады Сейнта заключается в оценке вероятности данного сочетания при выявлении одного из компонентов.
3. Точная диагностика и симультанное оперативное пособие по устранению выявленных состояний способны минимизировать риски возникновения осложнений и необходимость повторных хирургических вмешательств.
Конфликт интересов
Авторы заявили об отсутствии конфликта интересов.
Список литературы:
1. Кривошеев А. Б., Хавин П. П., Ермаченко Т. В. и др. Дивертикулярная болезнь толстой кишки. Триада Сейнта // Доказат. гастроэнтерология. 2018. Т. 7, № 1. С. 58a-59.
2. Тимербулатов В. М., Фаязов Р. Р., Гайнуллина Э. Н. Триада Сейнта в неотложной абдоминальной хирургии (клинические наблюдения) // Колопроктология. 2018. № 3 (65). С. 62-65.
3. Кривошеев А. Б., Кондратова М. А., Хавин П. П. и др. Дивертикулярная болезнь толстой кишки. Триада Сейнта (обзор литературы и анализ собственного наблюдения) // Мед. алфавит. 2017. Т. 3, № 27 (324). С. 21-24.
4. Hauer-Jensen M., Bursac Z., Read R. C. Is herniosis the single etiology of Saint's triad? // Hernia. 2009. № 13. P. 29-34.
5. Hilliard A. A., Weinberger S. E., Jr. Tierney L. M. et al. Clinical problemsolving. Occam's razor versus Saint's triad // N. Engl. J. Med. 2004. № 350. P. 599-603.
6. Yamanaka T., Miyazaki T., Kumakura Y. et al. Umbilical hernia with choletithiasis and hiatal hernia : a clinical entity similar to Saint's triad // Surgical Case Reports. 2015. № 1 (1). Article number 65. Doi: 10.1186/ s40792-015-0067-8.
7. Dos Santos V. M., Dos Santos L. A. Comments on Saint's triad // Surgical Case Reports. 2015. № 1 (1). Article number 115. Doi: 10.1186/ s40792-015-0116-3.
REFERENCES
1. Krivosheev A. B., Havin P. P., Ermachenko T. V., Krivosheeva I. A., Hvan L. A., Kondratova M. A. Divertikuljarnaja bolezn' tolstoj kishki. Triada Sejnta. Dokazatel'naya gastroehnterologiya. 2018;7(1):58a-59. (In Russ.).
2. Timerbulatov V. M., Fayazov R. R., Gajnullina E. N. Triada Seinta v neotlozhnoi abdominal'noi khirurgii (klinicheskie nablyudeniya). Koloproktologiya. 2018;(3(65)):62-65. (In Russ.).
3. Krivosheev A. B., Kondratova M. A., Havin P. P., Hvan L. A., Ermachen-ko T. V., Krivosheeva I. A. Divertikulyarnaya bolezn' tolstoi kishki. Triada Seinta. (Obzor literatury i analiz sobstvennogo nablyudeniya). Medicinskij alfavit. 2017;3(27(324)):21-24. (In Russ.).
4. Hauer-Jensen M., Bursac Z., Read R. C. Is herniosis the single etiology of Saint's triad? Hernia. 2009;13:29-34.
5. Hilliard A. A., Weinberger S. E., Jr. Tierney L. M. et al. Clinical problem-solving. Occam's razor versus Saint's triad. N Engl J Med. 2004;(350):599-603.
6. Yamanaka T., Miyazaki T., Kumakura Y., Honjo H., Hara K., Yokobori T., Sakai M., Sohda M., Kuwano H. Umbilical hernia with choletithiasis and hiatal hernia: a clinical entity similar to Saint's triad. Surgical Case Reports. 2015;1(1):65. Doi: 10.1186/s40792-015-0067-8.
7. Dos Santos V. M., Dos Santos L. A. Comments on Saint's triad. Surgical Case Reports. 2015;1(1):115. Doi: 10.1186/s40792-015-0116-3.
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)















Комментарии