- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Перфорация пищевода при раке желудка
Полный текст статьи:
Рак желудка находится на пятом месте по распространенности в мире и на третьем — по причине смерти от онкологического заболевания[1]. На момент постановки диагноза в большинстве случаев имеется местнораспространенный процесс или метастазы, пятилетняя выживаемость составляет от 20 до 60%. В редких случаях рак желудка может приводить к перфорации пищевода.
Американские врачи описали[2] опыт диагностики и лечения 67-летнего мужчины, который обратился в отделение неотложной помощи с острой болью в грудной клетке, одышкой и ознобом.
В течение месяца до обращения у него были эпизоды тошноты, рвоты и дисфагии, за последний год он потерял 40 кг. При осмотре зафиксирована тахикардия (110 ударов в минуту), гипотония (86/68 мм рт. ст.) и тахипноэ (до 40 вдохов в минуту), а также болезненность в левой половине грудной клетки. РКТ органов грудной клетки выявила перфорацию пищевода, левосторонний гидропневмоторакс (рис. 1 — A) и утолщение пилорического отдела желудка (рис. 1 — B).
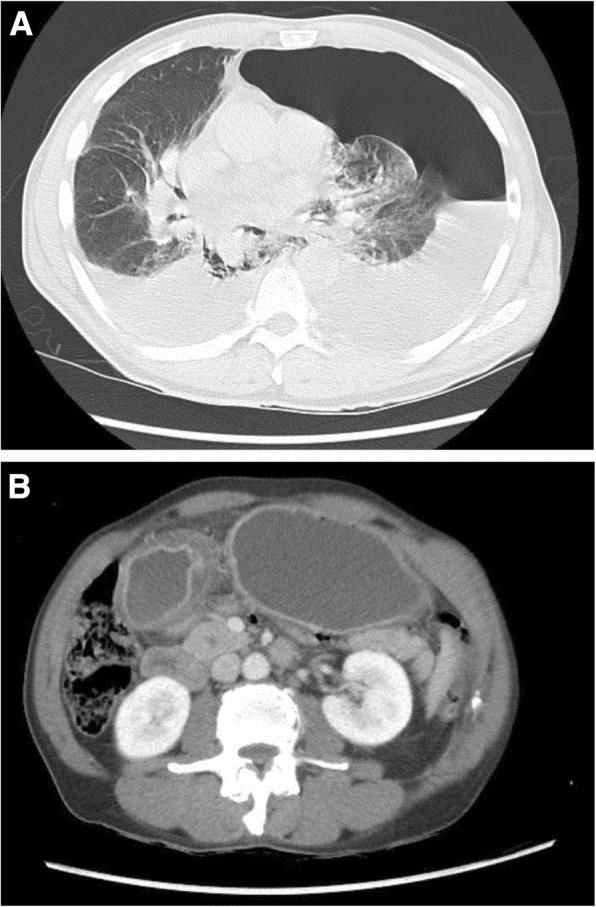
Рисунок 1 [2].
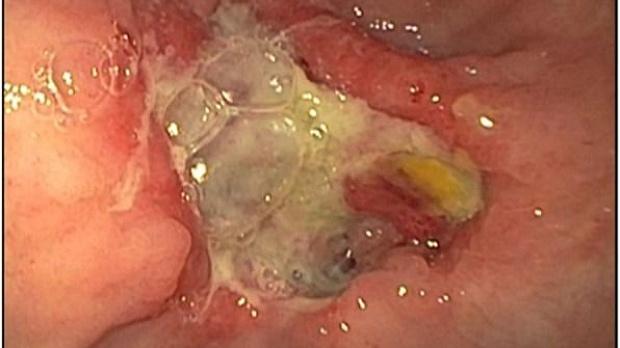
Для купирования гидропневмоторакса проведено дренирование левой плевральной полости. При эндоскопическом исследовании подтверждена перфорация пищевода в его нижней трети, близко к области пищеводно-желудочного перехода, — дефект составлял 30% окружности пищевода и имел длину более 4 см (рис. 3 — A). Кроме того, было обнаружено большое количество пищи и жидкости в желудке и язвенный дефект в препилорическом отделе (рис. 2), который потребовал выполнения биопсии.
Ситуация осложнялась тем, что дефект пищевода свободно сообщался с плевральной полостью и задним средостением. При помощи гастроскопа выполнено трансторакальное дренирование заднего средостения и дополнительное дренирование плевральной полости с установкой в пищевод полностью покрытого стента 23 × 120 мм (Alimaxx-ES, Merit Medical Systems, Юта, США). Для декомпрессии желудка введен назогастральный зонд и установлена гастростома.

Рисунок 2 [2].

Рисунок 3. Серия эндоскопическихобследований перфорации пищевода (эндофото) [2]А. Первая ЭГДС: обширный дефект пищеводной стенки, визуализируются средостение и перикард.
B. ЭГДС после удаления пищеводного стента: наблюдается заживление дефекта с образованием грануляционной ткани.
С. Полное заживление перфорации.
Для обеспечения эвакуации из желудка временно установлен покрытый стент размером 23 × 100 мм. По данным патомофологического исследования биоптата подтверждена аденокарцинома (рис. 4).
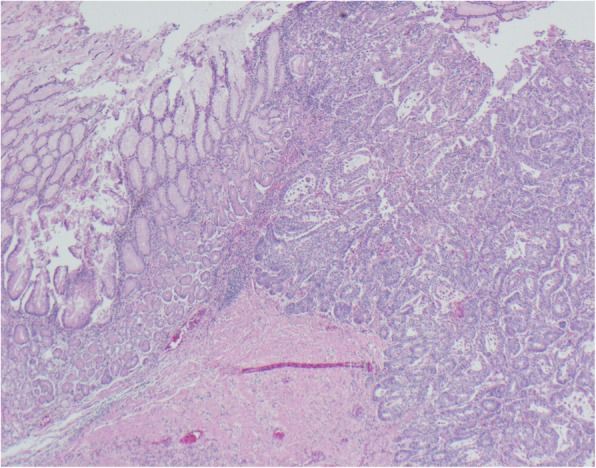
Рисунок 4 [2].
После стабилизации состояния пациенту провели резекцию желудка по Бильроту II с удалением временного стента. Послеоперационный диагноз — «рак желудка pT2 pN1»: умеренно дифференцированная аденокарцинома желудка с отсутствием опухоли в краях резекции.
Впоследствии пищеводный стент был удален (рис. 3 — B, C), пациент переведен в учреждение сестринского ухода. В настоящее время лечение продолжается. Состояние пациента оценивается как стабильное.
[1] Ferlay J., Soerjomataram I., Dikshit R., Eser S., Mathers C., Rebelo M., et al. Cancer incidence and mortality worldwide: sources, methods and major patterns in GLOBOCAN 2012. Int J Cancer. 2015. 136 (5): E359–EE86. DOI: 10.1002/ijc.29210.
[2] Johnson H.M., Anciano C.J., Laks S. Esophageal perforation secondary to malignant gastric outlet obstruction: a case report. World J Surg Oncol. 2019. Feb 19; 17 (1): 36. DOI: 10.1186/s12957-019-1576-x.
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)














Комментарии