- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы

Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
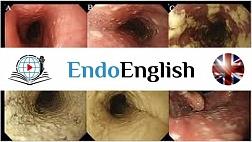
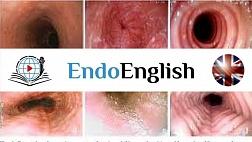
Статьи: Эндоскопическая классификация кандидозного эзофагита по Kodsi
Полный текст статьи:
- I степень: единичные выпуклые бляшки до 2мм в размере, без изъязвлений;
- II степень: множественные выпуклые бляшки от 2 мм в размере, без изъязвлений;
- III степень: сливающиеся, линейные или очаговые выпуклые налеты с гиперемией и иногда с образованием язвы;
- IV степень: признаки, характерные для III степени с сужением просвета пищевода.
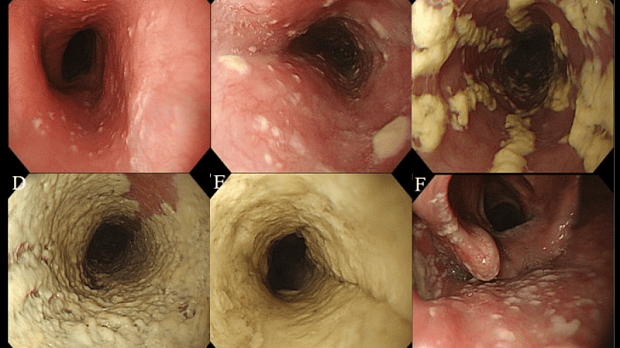
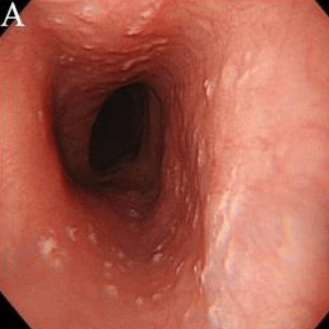  |
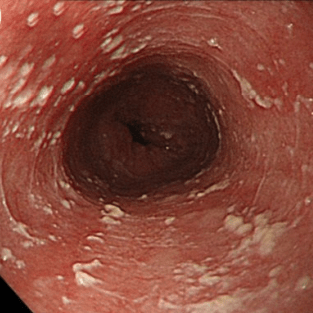
Степень I
Несколько приподнятых белесоватых бляшек размерами до 2 мм в диаметре, с гиперемией, но без отека или язв. |
 |
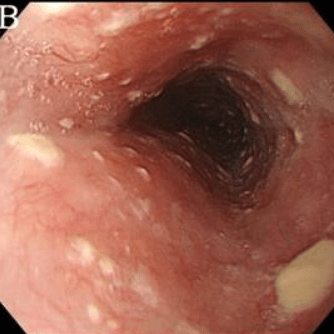
Степень II Множественные приподнятые белесоватые бляшки размерами более чем 2 мм в диаметре с гиперемией вокруг, но без отека или язв |
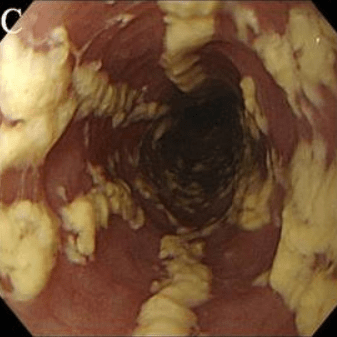
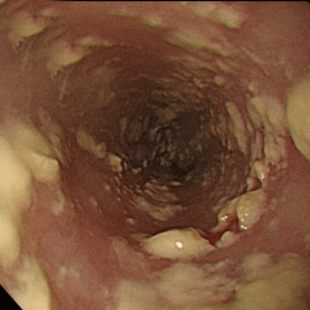 |
Степень III Сливные линейные и узловатые приподнятые бляшки, с гиперемией и язвами |
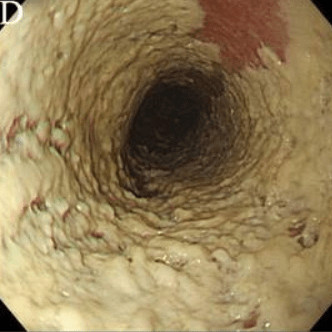
 |
Степень IV Те же изменения, что и при III степени, плюс контактная кровоточивость слизистой оболочки и иногда сужение просвета пищевода |
По Wilcox (1996)
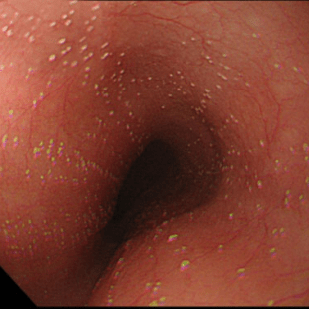
- I степень: рассеянные бляшки, покрывающие менее 50% слизистой оболочки пищевода;
- II степень: рассеянные бляшки, покрывающие более 50% слизистой оболочки пищевода;
- III степень: сливающиеся бляшки, циркуляр-но покрывающие более 50% слизистой оболочки пищевода;
- IV степень: признаки, характерные для III степени, плюс сужение просвета, несмотря на инсуффляцию.
По морфологической классификации все случаи кандидоза пищевода подразделяют на три группы в зависимости от степени тяжести процесса, то есть в зависимости от глубины поражения его стенки:
- 1-я группа - отдельные беловатые налеты с внедрением псевдомицелия гриба между эпителиальными клетками;
- 2-я группа - пленчатые налеты, сливающиеся между собой и образующие обширные поля, при этом нити псевдомицелия прорастают не только слизистую, но и под-слизистую оболочку;
- 3-я группа - псевдомембра-нозные наложения, сочетающиеся с глубокими изменениями, при которых нити гриба глубоко проникают в толщу мышечной ткани.
.
Список литературы:
Статьи по теме
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.













.jpg)





.png)

















Комментарии