- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Ранний рак толстой кишки
| Авторы: | Агапов М.Ю. 2004г. |
Введение:


Полный текст статьи:
Терминология
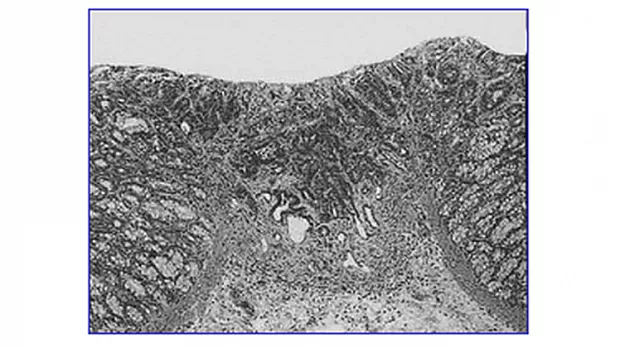
Ранний рак толстой кишки это аденокарцинома ограниченная слизистой или подслизистым слоем [7].
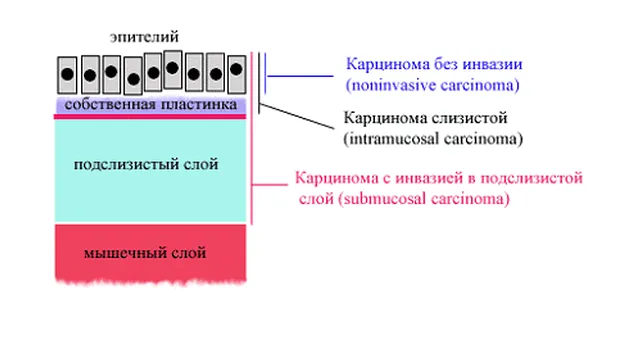
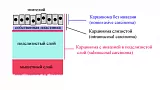
Согласно переработанной Венской классификации [4] в понятие ранний рак могут быть включены пункты 4-2, 4-3, 4-4 и 5 (рис. 1).
Венская классификация:
- Без интроэпителиальной неоплазии
- Сомнительная интроэпителиальная неоплазия
-
Интроэпителиальная неоплазия низкой степени
- Аденома/дисплазия
-
Неоплазия высокой степени без инвазии (интроэпителиальная или внутрислизистая)
- Аденома/дисплазия
- Неинвазивная карцинома
- Подозрение на инвазивную карциному
- Внутрислизистая карцинома (инвазия в собственную пластинку)
- Карцинома с подслизистой инвазией
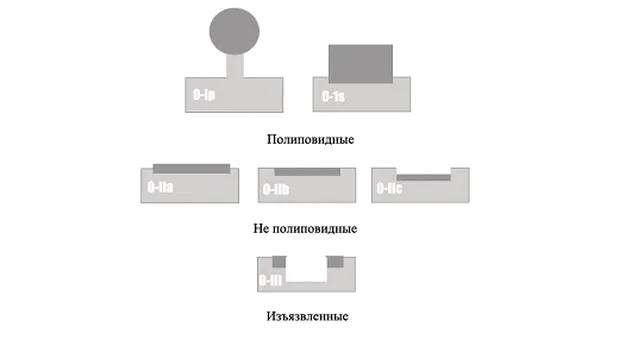
Макроскопическая классификация раннего рака толстой кишки соответствует парижской классификации эпителиальных неоплазий приведенной на рис. 2.
Как в случае хирургического так и эндоскопического лечения рака толстой кишки опухоль должна быть удалена в пределах здоровых тканей. Однако, в отличие от хирургического лечения при эндоскопической резекции слизистой регионарные лимфатические узлы удалены быть не могут. Таким образом, местное удаление опухоли показано только пациентам с минимальным риском метастазирования в региональные лимфатические узлы.
Край
Основным критерием полноты местного удаления опухоли считается расстояние от границы резекции до нижнего края опухоли. Существуем мнение о минимальном расстоянии в 2 мм [19], 1 мм [3] или просто отсутствие опухолевых клеток по границе коагуляционного повреждения тканей [17]. Мы в своей работе придерживаемся последнего подхода т.к. считаем, что два других значительно увеличивают число пациентов подвергающихся необоснованной лапаротомии.
Факторы риска
Лимфатические сосуды не распостраняются на слизистую оболочку толстой кишки, а присутствуют только в подслизистом и мышечном слое [6]. Таким образом не инвазивные (т.е. не распространяющиеся на мышечную пластинку слизистой) карциномы не могут давать метастазы в регионарные лимфатические узлы и следовательно для них эндоскопическое удаление всегда радикально (при условии, что местно опухоль удалена в пределах здоровых тканей).
Ряд факторов рассматривается в качестве возможных индикаторов наличия или отсутствия метастазов в региональные лимфатические узлы при раннем инвазивном КРР. Это качественные критерии, как: степень дифференцировки опухоли, наличие или отсутствие инвазии в сосуды, отсевы и макроскопический тип раннего КРР. Единственным количественным фактором риска поражения лимфатических узлов является глубина подслизистой инвазии.
Дифференцировка опухоли
Считается общепризнанным, что низкая дифференцировка опухоли является независимым фактором риска метастазирования в лимфатические узлы и гематогенной диссеминации [9, 11, 16, 17]. Правда, по некоторым данным, встречается она не более чем в 10 % случаев раннего рака толстой кишки и чаще всего в сочетании с другими факторами риска [11]. Наибольшую роль играет дифференцировка опухоли в месте наиболее глубокой полслизистой инвазии.
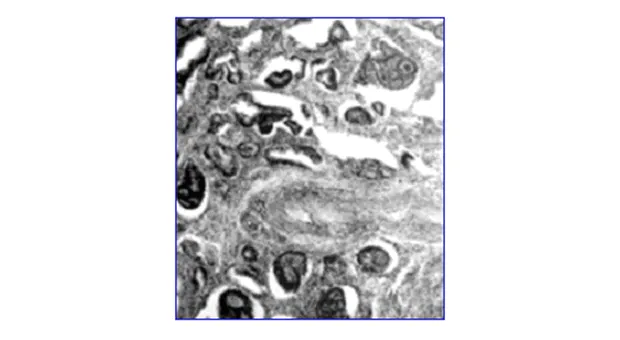
Инвазия в сосуды
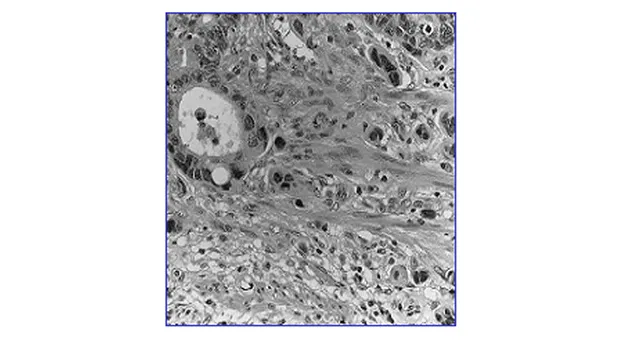
Под инвазией в сосуды подразумевается инвазия в лимфатические или венозные сосуды (рис. 3).
По данному вопросу существует два противоположенных подхода. Так Nedzer считает, что венозная инвазия сама по себе не может рассматриваться в качестве изолированного фактора обуславливающего выполнение лапаротомии при раннем КРР [11]. Он также полагает, что изолированная инвазия в лимфатические сосуды встречается редко. Существует и мнение о сложности дифференциального диагноза между лимфатической и венозной инвазией или артефактами [18].
По другим данным необходимость дифференцировки между венозной или лимфатической инвазией отсутствует, а сосудистая инвазия сама по себе является фактором риска наличия метастазов в лимфатических узлах [17]. Подобного мнения придерживаются и Egashira et al. [5] и Yamamoto S., et al. [20].
Мы в своей работе также рассматриваем сосудистую (не зависимо лимфатическую или венозную) инвазию в качестве независимого фактора риска метастазирования в лимфатические узлы.
Отсевы
Отсевы это изолированные клетки опухоли или группы клеток расположенные в других отношениях здоровых тканях (рис. 4).
Отсевы могут рассматриваться в качестве начальной формы инвазии, предшествующей сосудистой инвазии. Она является независимым фактором риска поражения лимфатических узлов не только при раннем, но и распространенном КРР [12, 14].
Макроскопический тип опухоли
Ряд исследователей полагает, что плоские формы раннего КРР связанны с большим риском метастазирования в лимфатические узлы, чем полиповидные опухоли [10]. Однако по другим данным такая взаимосвязь отсутствует [1, 14].
Мы в своей практике не рассматриваем макроскопический тип в качестве независимого фактора риска метастазирования в лимфатические узлы, признавая однако, что опухоли с компонентом типа 0-IIc чаще имеют большую глубину инвазии в подслизистый слой, чем другие макроскопические типы. Однако большая вероятность метастазирования в этом случае будет связана с большей глубиной инвазии, а не с типом опухоли самой по себе.
Глубина инвазии
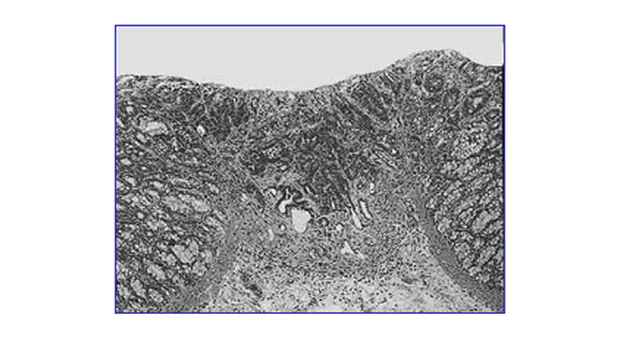
Глубина инвазии это расстояние от мышечной пластинки слизистой (или ее предположительного расположения) до наиболее глубоко лежащей границы опухоли (рис. 5).
Nagasako K., сообщал об отсутствии метастазов в лимфатические узлы при инвазии в подслизистый слой глубиной до 500мкм и шириной до 2000мкм (инвазия типа sm-s). Однако по другим данным даже такая минимальная степень инвазии может сочетаться с наличием метастазов в лимфатические узлы. Так Tanaka S., et al., выявил метастазы в лимфатические узлы у 4 % пациентов с таким типом инвазии [15].
Заключение
В настоящее время практически невозможно упомянуть все исследования посвященные факторам риска метастазирования в регионарные лимфатические узлы при раннем инвазивном КРР. Мы остановимся лишь на некоторых из них опубликованных японскими авторами (как обладающими наибольшим опытом в изучении этой проблемы) в 2000 – 2004 годах.
| Автор (год) | Число случаев (из них с метастазами в лимфатические узлы) | Метастазы в лимфатические узлы отсутствуют |
| Tanaka (2000) [16] | 521 (45) | Высокая или средняя степень дифференцировки опухоли без инвазии в сосуды в сочетании с глубиной подслизистой инвазии до 1500мкм |
| Sakuragi (2003) [13] | 278 (21) | Нет инвазии в лимфатические сосуды в сочетании с глубиной подслизистой инвазии до 2000мкм |
| Ueno (2004) [17] | 292 (33) | Высокая или средняя степень дифференцировки опухоли без инвазии в сосуды и отсевов в сочетании с глубиной подслизистой инвазии до 2000мкм |
| Shimomura (2004) [14] | 231 (21) | Нет отсевов, инфильтративного роста опухоли, инвазии в лимфатические сосуды в сочетании с глубиной подслизистой инвазии до 1500мкм |
| Yamamoto (2004) [20] | 301 (19) | Нет инвазии в сосуды в сочетании с глубиной подслизистой инвазии до 1000мкм |
Таким образом, основываясь на представленных данныx, по нашему мнению можно считать безопасным эндоскопическое удаление раннего КРР у пациентов с сочетанием следующих признаков (при условии отсутствия опухолевых клеток на уровне резекции):
- Аденокарциномой высокой или средней степени дифференцировки.
- Без инвазии в лимфатические или венозные сосуды.
- Без наличия отсевов.
- С глубиной инвазии не более 1500мкм (при подслизистой инвазии до 2000 мкм риск метастазирования в лимфатические узлы видимо также минимален и выбор хирургического или эндоскопического лечения должен проводиться на основе его сравнительной оценки с риском хирургического вмешательства для данного конкретного больного).
Отсутствие любого из признаков 1-3 требует выполнения хирургического вмешательства по поводу раннего инвазивного КРР всем пациентам.
Данная проблема продолжает интенсивно изучаться во всем мире и подходы к радикальному эндоскопическому лечению раннего КРР продолжают меняться по мере поступления новой информации.
Список литературы:
- Ajioka Y., et al. Early Colorectal Cancer with Special Reference to the Superficial Nonpolypoid Type from a Histopathologic Point of View Online publication: 5 June 2000.
- Colacchio T.A., et al. Endoscopic polypectomy: inadequate treatment for invasive colorectal carcinoma. Ann Surg 1981;194:704–707.
- Cooper H.S., et al. Endoscopically removed malignant colorectal polyps: clinicopathologic correlations. Gastroenterology 995; 108: 1657–1665.
- Dixon M. F. Gastrointestinal epithelial neoplasia: Vienna revisited. Gut 2002;51:130-131.
- Egashira Y., et al. Analysis of pathological risk factors for lymph node metastasis of submucosal invasive colon cancer. Mod Pathol. 2004 May;17(5):503-11.
- Fenoglio C.M., et al. Distribution of human colonic lymphatics in normal hyperplastic, and adenomatous tissue. Gastroenterology 1973; 64: 51-66.
- Japanese Research Society for Cancer of the Colon and Rectum (1983) General rules for clinical and pathological studies on cancer of the colon, rectum and anus. Jpn. J. Surg. 13:574.
- Lipper S., et al. The significance of microscopic invasive cancer in endoscopically removed polyps of the large bowel. A clinicopathologic study of 51 cases. Cancer 1983;52: 1691–1699.
- Masaki T. Muto T. Predictive value of histology at the invasive margin in the prognosis of early invasive colorectal carcinoma.J Gastroenterol. 2000;35(3):195-200.
- Minamoto T., et al. Early invasive colorectal carcinomas metastatic to the lymph node with attention to their nonpolypoid development. Am. J. Gastroenterol. 1994; 88:1035
- Nedzer P., et al. Risk factor assessment of endoscopically removed malignant colorectal polyps. Gut 1998;43:669-674.
- Okuyama T., et al., Budding as a risk factor for lymph node metastasis in pT1 or pT2 well-differentiated colorectal adenocarcinoma. Dis Colon Rectum 2002;45:628–634.
- Sakuragi M. et al. Predictive factors for lymph node metastasis in T1 stage colorectal carcinomas. Dis Colon Rectum. 2003 Dec;46(12):1626-32.
- Shimomura T., et al. New Indication for Endoscopic Treatment of Colorectal Carcinoma With Submucosal Invasion. J Gastroenterol Hepatol 19(1):48-55, 2004.
- Tanaka S. Endoscopic treatment of submucosal invasive colorectal carcinoma with special reference to risk factors for lymph node metastasis.J Gastroenterol. 1995 Dec;30(6):710-7.
- Tanaka S., et al. Conditions of curability after endoscopic resection for colorectal carcinoma with submucosally massive invasion. Oncol Rep. 2000 Jul-Aug;7(4):783-8.
- Ueno H., et al. Risk Factors for an Adverse Outcome in Early Invasive Colorectal Carcinoma. Gastroent. 2004;127:385–394.
- Volk E.E., et al. Management and outcome of patients with invasive carcinoma arising in colorectal polyps. Gastroenterology 1995;109:1801–1807.
- Williams B. The Rational for Current Practice in the Management of Malignant Colonic Polyps. Endoscopy. - 1993. - 25.
- Yamamoto S., et al. The risk of lymph node metastasis in T1 colorectal carcinoma. Hepatogastroenterology. 2004 Jul-Aug;51(58):998-1000.
Статьи по теме
Рекомендуемые статьи
Синдром Бернара-Горнера
птоз, миоз и энофтальм при повреждении симпатического нерва (С7—Тh11) при осложненных дивертикулах, опухолях пищевода или метастазах в позвоночник.
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.














.jpg)





.png)

.jpg)
















Комментарии