- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: Синдром скрытого бампера buried bumper syndrome ("Бампер - синдром"): осложнение чрескожной эндоскопической гастростомии
| Авторы: | Иржи Сирани , Станислав Рейхрт , Марсела Копачова и Ян Буреш |
Анонс:
"Бампер синдром" (синдром затопленного бампера — buried bumper syndrome - BBS) - миграция гастростомической трубки в стенку желудка с последующей эпителизацией гастростомического отверстия


Полный текст статьи:
![Методы лечения синдрома похороненного бампера. A: Извлечение заглубленной гастростомической трубки с одновременным извлечением новой (адаптировано из [ 36 , 63 ]); B: «Техника Push-Pull T». Эндоскопист протягивает заглубленную гастростомическую трубку с помощью петли для полипэктомии, закрепленной с помощью «Т-образного рычага», в то время как система стабилизируется и проталкивается внутрь с помощью зажима (адаптировано из [ 27 , 72 ]); C: Петля для полипэктомии захватывает заглубленную канюлю как можно ближе к коже (благодаря расщеплению) (адаптировано из [ 75 ]); D: Папиллотом, введенный через укороченную канюлю, разрезает разрастающуюся ткань (адаптировано из [ 78 - 81 ]). Методы лечения синдрома похороненного бампера. A: Извлечение заглубленной гастростомической трубки с одновременным извлечением новой (адаптировано из [ 36 , 63 ]); B: «Техника Push-Pull T». Эндоскопист протягивает заглубленную гастростомическую трубку с помощью петли для полипэктомии, закрепленной с помощью «Т-образного рычага», в то время как система стабилизируется и проталкивается внутрь с помощью зажима (адаптировано из [ 27 , 72 ]); C: Петля для полипэктомии захватывает заглубленную канюлю как можно ближе к коже (благодаря расщеплению) (адаптировано из [ 75 ]); D: Папиллотом, введенный через укороченную канюлю, разрезает разрастающуюся ткань (адаптировано из [ 78 - 81 ]).](/upload/resize_cache/webp/medialibrary/af4/WJG-22-618-g00_EE.webp)
- A: Извлечение заглубленной гастростомической трубки с одновременным извлечением новой (адаптировано из [ 36 , 63 ]);
- B: «Техника Push-Pull T». Эндоскопист протягивает заглубленную гастростомическую трубку с помощью петли для полипэктомии, закрепленной с помощью «Т-образного рычага», в то время как система стабилизируется и проталкивается внутрь с помощью зажима (адаптировано из [ 27 , 72 ]);
- C: Петля для полипэктомии захватывает заглубленную канюлю как можно ближе к коже (благодаря расщеплению) (адаптировано из [ 75 ]);
- D: Папиллотом, введенный через укороченную канюлю, разрезает разрастающуюся ткань (адаптировано из [ 78 - 81 ]).
Синдром скрытого бампера: осложнение чрескожной эндоскопической гастростомии
Аннотация
Основной совет: в этом обзоре обобщены текущие знания о синдроме скрытого бампера с упором на эндоскопическую диагностику и терапию. Правильный отбор пациента и эндоскопическое рассечение разрастающейся ткани являются основными определяющими факторами успешной эндоскопической терапии.
ВВЕДЕНИЕ
Чрескожная эндоскопическая гастростомия (ПЭГ) является хорошо установленным способом доставки питания [ 1 - 3 ] с высокой скоростью техническим успеха [ 4 ]. ПЭГ был введен в 1980 г. Gauderer и Ponsky [ 5 ] как альтернатива открытой хирургии. Ежегодно в США имплантируется более 250000 ПЭГ. Частота осложнений ПЭГ колеблется от 0,4% до 22,5% случаев [ 1 ]. Осложнения можно разделить на большие и незначительные; некоторые обычно рано или поздно [ 6 ]. Незначительные осложнения встречаются в три раза чаще [ 4 ], наиболее часто - перистомальная инфекция [ 1 , 6 ].
ОПРЕДЕЛЕНИЕ
Синдром скрытого бампера (BBS) представляет собой менее распространенное, но серьезное осложнение ПЭГ. Устройство внутренней фиксации канюли (бампера) мигрирует вдоль стомы из желудка. Диск может оказаться где угодно между слизистой оболочкой желудка и поверхностью кожи. Канал стомы переходит в полость абсцесса с инфильтратом вокруг мигрирующего диска, оставляя свищ в направлении просвета желудка. Это осложнение характерно для жестких или полужестких аппаратов внутренней фиксации, случаи, осложняющие баллонную фиксацию, редки [ 7 , 8]. Самая легкая форма синдрома может быть гиперпластической тканью, разрастающейся над краем диска, или язвой под ним. Другой крайностью является полное самопроизвольное смещение трубки ПЭГ с диском. Некоторые авторы ограничивают синдром в тех случаях, когда диск полностью покрыта во время эндоскопии [ 9 - 11 ], но менее продвинутые случаи также актуальны , потому что они могут развиваться в полной мере BBS без надлежащих мер предосторожности.
ИСТОРИЯ
Ponsky уже предупреждал о чрезмерном натяжении канюли, ведущем к ишемическому некрозу ткани и преждевременному высвобождению, в своей редакционной статье в 1986 году [ 12 ]. В 1988 и 1989 гг. Было опубликовано несколько отчетов о случаях заболевания по этой теме [ 13 - 16 ]. Nelson [ 17 ] представил первый случай удаления BBS с помощью эндоскопических щипцов. Schwartz et al [ 18 ] в 1989 г. постулировали триаду симптомов BBS: закупорка, утечка и невозможность введения. Chung et al [ 19 ] в 1990 г. опубликовали исследование, в котором установлено, что чрезмерное натяжение между устройством внешней и внутренней фиксации является основным этиологическим фактором BBS. Авторы описывали синдром как втягивание, миграцию, защемление или экструзию, пока Klein et al [ 20]] ввел установленный термин BBS в 1990 году.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Чрезмерное сжатие ткани между устройством внешней и внутренней фиксации гастростомической трубки считается основным этиологическим фактором, приводящим к BBS [ 21 ] (рис.Взаимодействие с другими людьми(Фигура 1).1). Таким образом, оптимальное положение внешнего фиксатора играет ключевую роль: чрезмерное давление может привести к ишемии, некрозу и инфекции тканей (как наиболее частому осложнению ПЭГ), а последующие воспалительные и фиброзные изменения могут вызвать ББС. С другой стороны, достаточное расположение тканей предотвращает утечку содержимого желудка в брюшную полость и перитонит. Эти две тенденции несколько противоречат друг другу: риск утечки считается меньшим [ 21 ] и ограничивается первыми днями после введения ПЭГ, в то время как риск заражения значительный, а риск BBS является долгосрочным (рис.Взаимодействие с другими людьми(Фигура 2).2). Оптимальным компромиссом с этой точки зрения кажется оптимальное расположение аппарата внешней фиксации сразу после введения с последующим высвобождением в течение нескольких дней. Chung et al [ 19 ] обнаружили больше осложнений в группе пациентов с тракцией, чем без нее. Тракция образовывала вдвое более короткий стомный тракт и приводила к осложнениям, включая фатальный фасциит / миозит, кровотечение и BBS, в то время как пропуск тракции не осложнялся утечкой. Формирование стомы отслеживали в исследованиях на собаках. Mellinger et al [ 22 ] не обнаружили осложнений в когорте со свободным внешним фиксатором. Частота инфекционных осложнений и BBS коррелировала с плотностью внешнего фиксатора в исследовании, проведенном DeLegge et al [ 23]. Набухание всех тканей, вовлеченных в стомный тракт, может еще больше повысить давление, и это необходимо учитывать [ 24 ].
фигура 1
Синдром закопанного бампера. Внешний вид демонстрирует плотное положение аппарата внешней фиксации с перистомальными грануляциями.
фигура 2
Эта диаграмма демонстрирует противоречивое влияние положения внешнего фиксатора (свободно затянутого) на риск осложнений (инфекция стомы, синдром скрытого бампера и перитонеальная утечка) в зависимости от времени.
Факторы риска BBS можно классифицировать следующим образом: (1) канюля (материал, форма и отклонение оси); (2) процедура (точка введения, положение внешнего фиксатора и повязка); (3) длительный уход (смена положения аппарата внешней фиксации, повязка, профилактические приемы); и (4) пациент (показания, сопутствующие заболевания, лекарства и ненормальные манипуляции с гастростомией).
Жесткость и абразивность (а также изменение этих свойств в кислой среде желудка) могут способствовать развитию BBS. Небольшая площадь контакта [ 21 ], острые кромки и коническая форма создают риск BBS. Неправильная облицовка, удлинение тощей кишки [ 16 ] и некоторые типы канюль склонны к отклонению оси от перпендикулярной к более тангенциальной. Риск ББС с баллонной фиксацией меньше, но не равен нулю [ 7 , 8 ]. Расстояние между внешним фиксатором и кожей должно составлять 10 мм. Некоторые авторы рекомендуют это расстояние во время введения ПЭГ и без перевязки [ 1 , 6 ], другие (включая нашу группу) предпочитают более плотное прилегание внешнего валика в течение первых 4 дней, чтобы избежать перитонеального подтекания [21 ]. Постоянное наложение повязки или затягивание внешнего валика - важные факторы риска, связанные с домашним уходом [ 25 ]. Существует более высокий риск BBS у пациентов со злокачественными новообразованиями, плохим исходным статусом питания (индекс массы тела <20 кг / м 2 ), со значительным увеличением веса [ 8 , 25 , 26 ], у детей [ 21 ] и не склонных к сотрудничеству возбужденных пациентов [ 7 , 25 ]. Терапия системными кортикостероидами или химио- / лучевая терапия может нарушить заживление тканей и формирование стомы.
Хотя BBS считается хроническим осложнением [ 27 ], миграция на уровень кожи была описана уже через 6 дней [ 28 ] и 9 дней [ 29 ] после введения. Острый ББС (в течение 30 дней после введения) вызван сильным натяжением канюли самими пациентами (возбуждение [ 30 , 31 ]) или чрезмерной плотностью внешнего валика. Эти случаи, вероятно, не подходят для консервативного и эндоскопического доступа в отношении незрелого тракта стомы [ 15 , 32 , 33 ].
ЭПИДЕМИОЛОГИЯ
Заболеваемость BBS оценивается примерно в 1% [ 10 ] (0,3% -2,4%) [ 1 , 34 - 36 ], но она увеличивается в исключительных исследованиях до 9% [ 8 ] и даже почти до 22% в серии случаев в педиатрии. [ 37 ]. Проспективное исследование обнаружило BBS с использованием компьютерной томографии в 5% (3/57) [ 38 ] гастростомий, введенных более года назад. Bittinger et al [ 39 ] описали увеличение заболеваемости с 0,8% в 1998 г. до 3,6% в 2004 г. Мы должны принимать во внимание различия в качестве процедур ПЭГ и занижение сведений в реальной жизни.
СИМПТОМЫ
Утечка содержимого желудка или пищи из стомы является ранним симптомом BBS. Эритема, гнойный секрет и боль - симптомы местной инфекции. Фиксация канюли затрудняет дальнейшее введение, в то время как способность вращаться может быть сохранена. Закупорка трубки - это поздний симптом, иногда первоначально ограничивающийся аспирацией (клапанного типа) [ 40 ], но сохраненная проходимость не исключает BBS. В редких случаях внутренний диск может выступать из-под кожи или пальпироваться чуть ниже кожи. Неспособность вставить, потеря проходимости и утечка вокруг трубки из ПЭГ считаются типичной симптоматической триадой [ 17 , 18 ]. BBS может быть случайной находкой во время гастроскопии для удаления или по другому показанию.
ДИАГНОСТИКА
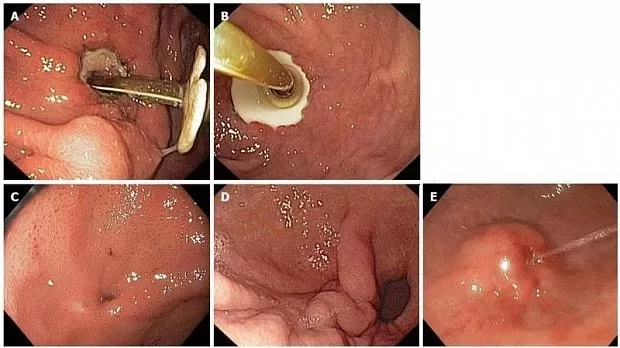
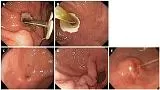
Гастроскопия показана во всех случаях, когда есть подозрение на ББС. Пролежня (рис.Взаимодействие с другими людьми(Рисунок 3A)3А) ниже диска и ткани, растущей над краем диска (Рис. Взаимодействие с другими людьми(Рисунок 3B)3B) являются типичными ранними признаками. Диск может исчезнуть постепенно; пораженная область может быть плоской (рис.Взаимодействие с другими людьми(Рисунок 3C),3C), раскопанный (рис. Взаимодействие с другими людьми(Рисунок3D)3D) или приподнятый (рис. Взаимодействие с другими людьми(Рисунок 3E),3E), напоминающий подслизистую опухоль. Слизистая оболочка может быть нормальной или отечной. Отверстие остаточного свища можно определить в большинстве случаев; отхождение гноя, питание, полоскание водой (рисунокВзаимодействие с другими людьми(Рисунок 3E)3E) или метиленовый синий, введенный в канюлю [ 41 , 42 ], может выявить его. Локализация устья свища не всегда соответствует локализации самого заглубленного бампера [ 43 ], мы можем использовать рентгеноскопический контроль и выполнить «тубограмму» (рис.Взаимодействие с другими людьми(Рисунок 4).4). Проволочный проводник, протянутый через ПЭГ и фистулу к просвету желудка, может помочь в проведении эндоскопической терапии.
Рисунок 3
Синдром похороненного бампера, гастроскопия. A: Пролежня под внутренней подушкой, перемещенная в просвет желудка; B: Гиперпластическая ткань, разрастающаяся по краю диска; C: Плоская стенка желудка с отверстием для свища, полностью закрывающим внутреннюю подушку; D: полностью утопленный диск, втягивающий слизистую желудка; E: Внутренний валик полностью встроен в стенку желудка, напоминающий подслизистую опухоль. Промывочный раствор выходит из внутреннего отверстия остаточного свища.
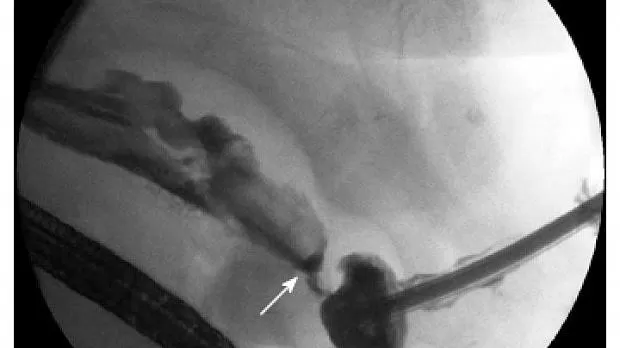
Рисунок 4
Синдром похороненного бампера, рентгеноскопия (тубограмма). Полость вокруг утопленного валика заполнена контрастным веществом, просачивающимся через свищ (стрелка) в просвет желудка.
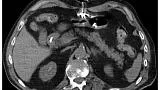
Глубина миграции диска по отношению к собственной мышечной пластинке желудка имеет решающее значение для дальнейшей терапии. Глубину миграции можно оценить с помощью эндоскопического ультразвука (мини-зонд [ 9 ] или радиальный [ 44 , 45 ]); Трансабдоминальное ультразвуковое исследование ранее использовалось нашей группой в небольшой серии случаев [ 46 ] (рис.Взаимодействие с другими людьми(Рисунок 5).5). Компьютерная томография (рисунокВзаимодействие с другими людьми(Рисунок 6)6) также может помочь в диагностике BBS [ 34 ] и оценке глубины миграции [ 47 ], хотя дополнительные методологические данные отсутствуют.
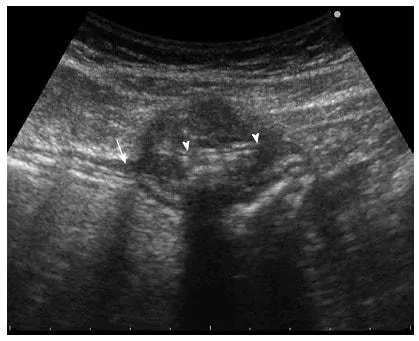
Рисунок 5
Синдром похороненного бампера, УЗИ брюшной полости. Внутренний ретенционный диск (наконечники стрелок), расположенный вне собственной мышечной оболочки желудка (стрелка).
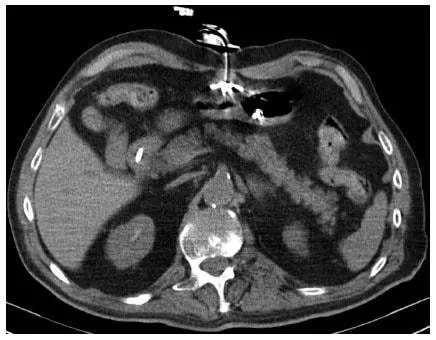
Рисунок 6
Синдром похороненного бампера, компьютерная томография. Внутренний ретенционный диск, расположенный между желудком и брюшной стенкой (любезно предоставлен Павлом Рыськой, MD, PhD, отделение радиологии, Университетская клиника Градец Кралове, Чешская Республика).
ОСЛОЖНЕНИЯ
BBS может осложняться желудочно-кишечным кровотечением [ 15 , 32 , 48 , 49 ], перфорацией, перитонитом [ 15 , 32 , 50 ], внутрибрюшным [ 51 , 52 ] и абсцессами брюшной стенки [ 53 ] или флегмоной [ 54 ], и эти осложнения могут привести к летальному исходу. Кровотечение можно лечить эндоскопически с помощью инъекции адреналина и тампонады с помощью набора для баллонной гастростомии [ 48 ], но иногда требуется ангиография [ 49 ].
ПРОФИЛАКТИКА
Самая важная профилактическая мера - правильное расположение внешнего валика. Расстояние между кожей и внешним фиксатором должно составлять 10 мм, хотя нет единого мнения относительно того, является ли это расстояние безопасным во время введения (без внутренней подкладки) [ 1 , 6 ], или требуется более плотное прилегание (для около 4 г) в отношении риска перитонеальной утечки [ 21 ]. Длина канала стомы (уровень поверхности кожи относительно канюли с чешуей) должна быть измерена и записана во время введения для использования в будущем [ 21 ]. Также нет единого мнения о необходимости эндоскопического контроля внутреннего фиксатора во время окончательной сборки набора ПЭГ [ 1 , 2 ,21 ]. Несомненно неплотное расположение наружного валика (10 мм) у пациентов со зрелым стомальным трактом (обычно через 2 недели) [ 1 ]. Стоматологический тракт удлиняется с увеличением веса и в вертикальном положении [ 21 , 23 , 55 ], и валик должен быть правильно перемещен.
Движением верхних конечностей у несговорчивых пациентов можно управлять [ 31 ], используя специальные перчатки или низкопрофильное устройство (кнопка кормления). Простое наматывание ПЭГ может привести к отклонению оси трубки и инициированию BBS.
«Признак завихрения ПЭГ» [ 27 ] - важная профилактическая мера. После того, как канал стомы созреет (обычно через 2 недели), наружный валик следует отстегивать один раз в неделю (некоторые авторы рекомендуют ежедневно), а трубку ПЭГ вводят на несколько сантиметров внутрь и поворачивают на 360 ° вокруг своей длинной оси. Внешний фиксатор следует закрепить обратно в правильное (свободное) положение. Этот маневр не подходит для баллонных катетеров и для ПЭГ с расширением тощей кишки.
Коммуникация между всеми вовлеченными субъектами является ключевой проблемой при лечении ПЭГ: пациентами, родственниками, медсестрами, учреждениями по уходу на дому, персоналом дома престарелых, пищеварительным эндоскопистом, специалистом по питанию, биомедицинскими компаниями [ 56 ] и другими. Желательна хотя бы основная письменная информация. Некоторые авторы рекомендуют систематическое наблюдение за всеми пациентами с ПЭГ командой диетологов [ 10 ].
ТЕРАПИЯ
Нутритивная поддержка должна поддерживаться либо с помощью энтерального зонда, вводимого через заглубленный набор ПЭГ и через остаточную фистулу в желудок (если они все еще проходимы) [ 11 ], либо путем установки нового набора для гастростомии, если нет признаков тяжелой болезни. воспалительное осложнение, такое как абсцесс или флегмона [ 52 ]. Во-вторых, необходимо выяснить систему заглубленной гастростомии.
Консервативный подход
Стратегия «вырезать и оставить» была сочтена относительно безопасной Кеджаривалом и соавторами [ 11 ]. Их мнение было основано на наблюдении за семью пациентами с BBS в течение 18 месяцев без соответствующей смертности.
Чонг [ 57 ] рекомендовал такое отношение только лицам с высоким операционным риском и мрачным прогнозом. Два случая BBS лечились консервативно в серии Horbach et al [ 58 ]. Оба были осложнены подкожной инфекцией; другие случаи ББС осложнились перитонитом [ 15 , 32 , 50 ] или абсцессами [ 51 - 53 ]. Погруженный диск иногда может продолжать спонтанно мигрировать и впоследствии может быть освобожден через разрез кожи [ 16 ], или миграция может быть стимулирована усилением тракции [ 59 ].
Эндоскопическая терапия
Экстракция: Системы , оснащенные мягкими или раздулись внутренними устройствами хранения могут быть просто извлечены [ 8 , 25 , 43 , 60 - 62 ], и никаких осложнений не наблюдались , кроме незначительного кровотечения. Фэй и др. [ 63 ] и Вену и др. [ 36 ] извлекли заглубленную канюлю одновременно с протягиванием новой системы (рис.Взаимодействие с другими людьми(Рисунок 7A);7А); закопанный диск либо располагался подкожно, либо требовался дополнительный разрез и подготовка. Чрезмерное натяжение иногда может отделить диск от гастростомической трубки, и диск, таким образом, может быть сохранен [ 39 , 42 , 58 , 63 , 64 ].
Рисунок 7
Методы лечения синдрома похороненного бампера. A: Извлечение заглубленной гастростомической трубки с одновременным извлечением новой (адаптировано из [ 36 , 63 ]); B: «Техника Push-Pull T». Эндоскопист протягивает заглубленную гастростомическую трубку с помощью петли для полипэктомии, закрепленной с помощью «Т-образного рычага», в то время как система стабилизируется и проталкивается внутрь с помощью зажима (адаптировано из [ 27 , 72 ]); C: Петля для полипэктомии захватывает заглубленную канюлю как можно ближе к коже (благодаря расщеплению) (адаптировано из [ 75 ]); D: Папиллотом, введенный через укороченную канюлю, разрезает разрастающуюся ткань (адаптировано из [ 78 - 81 ]).
Тяни и толкай внутрь: заглубленную гастростомическую систему можно придать жесткости и протолкнуть внутрь желудка с помощью расширителя Савари [ 20 , 65 , 66 ] или аналогичных специальных элементов жесткости [ 40 , 67 ] или других устройств, таких как метод «перо» [ 68 ].
Баллоны для расширения могут быть введены либо снаружи через заглубленную трубку [ 69 ], либо эндоскопически [ 9 , 70 , 71 ]. При частичном надувании внутри канюли и в просвете желудка баллон может помочь высвободить заглубленный бампер в желудок, укрепляя систему и одновременно расширяя разрастающуюся ткань.
Могут использоваться различные инструменты, такие как петли для полипэктомии и эндоскопические щипцы [ 9 ].
Бойд и др. [ 27 ] разработали «Т-образную технику», в которой используется одновременное вытяжение петлей для полипэктомии и поддержка хирургическим зажимом (рис.Взаимодействие с другими людьми(Рисунок 7B).7B). Методика использовалась другими авторами [ 26 , 72 ]. Некоторые эндоскописты предпочитают более простую «Т-образную технику вытягивания» (без внешней поддержки) [ 58 , 73 ] или некоторые модификации использования петли [ 74 ], как, например, Turner et al [ 75 ] (рис.Взаимодействие с другими людьми(Рисунок 7C7C).
Эндоскопическое обсуждение: Ма и др. [ 30 ] впервые применили игольчатый нож для рассечения разрастающейся ткани. У двух из пяти пациентов возникли осложнения в виде серьезного кровотечения. Dell'Abate et al [ 24 ] и Lin et al [ 76 ] использовали тот же метод при лечении частично покрытого диска. Орси и др. [ 26 ] использовали игольчатый нож в сочетании с Т-образной техникой в шести случаях, осложнившихся либо сильным кровотечением, либо перфорацией с фатальными последствиями. Braden et al [ 9 ] использовали эту технику в восьми случаях, отобранных при эндосонографии. Никаких серьезных осложнений, кроме небольшого кровотечения, не наблюдалось. Биттингер [ 39] удалось применить эту технику только в половине из 27 невыбранных случаев BBS; шесть из них осложнились кровотечением. Horbach и др. [ 58 ] использовали игольчатый нож в сочетании с Т-образной техникой у 18 пациентов. В трети случаев потребовалось три и более сеанса, а терапия дважды осложнялась пневмоперитонеумом. Игольчатый нож также использовали Rieder и др. [ 66 ] (семь пациентов), El и др. [ 10 ] (шесть пациентов) и Köhler и др. [ 40 ] у двух педиатрических пациентов. Игольчатый нож рассекает в радиальном направлении от предполагаемого центра заглубленного диска (для правильной ориентации рекомендуется использовать проволочный направитель, протянутый через трубку PEG), и иногда требуется эндоскоп с боковым обзором [ 10]. Точно так же инструменты для эндоскопической диссекции подслизистой оболочки (ESD), такие как HybridKnife [ 77 ], могут использоваться для диссекции.
Техника папиллотома, вводимого через культи трубки ПЭГ, была описана Müller-Gerbes и др. [ 78 ] в 2009 г. (девять пациентов) нашей группой в публикации на английском языке в 2012 г. (5 пациентов) [ 79 ] (рис.Взаимодействие с другими людьми(Рисунок 7D),7D), и впоследствии он использовался другими авторами [ 80 , 81 ]. Папиллотом вводят через проволоку снаружи в желудок через укороченную трубку из ПЭГ. Слегка сгибая и оттягивая папиллотом снаружи, режущая проволока рассекает ткань, растущую над пуговицей; обычно в нескольких радиальных разрезах, направленных на наиболее заметную выпуклость.
Коагуляция аргоновой плазмы также может быть использована для разрушения разрастающейся ткани [ 45 ].
Новые методы NOTES (транслюминальная эндоскопическая хирургия с естественным отверстием) также описаны в лечении BBS [ 82 ].
Лучевая терапия
Crowley и др. [ 83 ] использовали катетер для ангиопластики под рентгеноскопическим контролем у шести педиатрических пациентов, вводимый через канюлю или перорально. Надувание баллона на уровне заглубленного бампера помогло укрепить систему, расширить разрастающуюся ткань и протолкнуть трубку ПЭГ к просвету желудка, как и в случае с эндоскопическими баллонами.
Хирургическая терапия
Диск, который переместился подкожно, можно освободить через надрезы на коже [ 84 ]. Зауэр и Стариц [ 85 ] опубликовали методику разреза с использованием точечного скальпеля рядом с канюлей при внешней тракции. Лапароскопия может служить альтернативой эндоскопии пищеварения при разрешении дисков, находящихся внутри желудка [ 86 - 88 ]. В других случаях, когда диск находится в абсцессе / инфильтрате между желудком и брюшной стенкой, требуется серьезное хирургическое вмешательство с классической лапаротомией, поскольку иногда требуется рассечение или даже частичная резекция стенки желудка вместе с дренированием [ 50 , 89 ].
Терапевтический выбор
Консервативная стратегия «вырезать и оставить» может применяться у пациентов с мрачным прогнозом без признаков местного или системного воспаления. Выбор метода выпуска зависит от типа набора ПЭГ и глубины миграции диска.
Системы с баллоном или другими мягкими удерживающими устройствами и дисками, которые переместились на уровень кожи, могут быть извлечены либо сами по себе, либо с помощью нового набора (с небольшим надрезом кожи под местной анестезией, если необходимо). Маргинальный избыточный рост обычно устраняется простым перемещением трубки глубже в желудок. Нет единого мнения о разнообразии случаев между вышеуказанными крайностями. Только Braden et al [ 9 ] систематически оценивали глубину миграции в своем исследовании с помощью мини-зонда эндоскопического ультразвука. Ulla et al [ 45 ] определили собственную мышечную пластинку как виртуальную границу между эндоскопической и хирургической терапией. УЗИ брюшной полости использовалось для оценки глубины миграции в нашей небольшой серии случаев [ 46] и наша система классификации BBS [ 90 ] основана на нем (таблицаВзаимодействие с другими людьми(Таблица 1).1). Диск, оставшийся внутри желудка и полностью покрытый разрастающейся тканью, необходимо освободить с помощью какой-либо техники рассечения. Игольчатый нож представляет собой традиционный метод рассечения, опубликованный почти у 60 пациентов [ 9 , 10 , 26 , 30 , 39 , 58 ]. Было несколько случаев кровотечения (в том числе со смертельным исходом [ 26 ]) и пневмоперитонеума (без перитонита) [ 58 ], осложняющих этот метод. Этот метод был эффективен только в половине случаев, не выбранных в соответствии с глубиной миграции [ 39 ], а в некоторых сериях этот метод казался громоздким [ 58 ]. Представлен папиллотомс помощью ПЭГ культи является перспективной альтернативой, хотя только 15 случаев с полным разрастание были переданы на сегодняшний день [ 78 - 80 ].
Таблица 1
Классификация тяжести синдрома похороненного бампера (адаптировано из [ 90 ])
|
Оценка |
обнаружение |
Действие | ||
|
Клиническая (канюля) |
Эндоскопический |
Радиологический | ||
|
0 |
Подвижный патент |
Обычный |
Не требуется |
Профилактика |
|
1 |
Подвижный патент |
Язва ниже диска и / или краевое разрастание 1 (покрыто менее половины площади диска) |
Не требуется |
Профилактика / последующее наблюдение |
|
2 |
В основном фиксированный, в основном патент |
Компоненты диска 2 еще видны 1 (покрыто более половины площади диска) |
Не требуется |
Эндоскопия без рассечения |
|
3 |
Исправлено может быть патент |
Диск 2 полностью закрыт 1 |
Диск локализован внутри желудка |
Эндоскопия с рассечением |
|
4 |
Исправлено в основном заблокировано |
Диск 2 полностью закрыт 1 |
Диск расположен вне желудка |
Операция |
|
5 |
Диск выступает из кожи или пальпируется чуть ниже кожи 1 |
Диск 2 полностью закрыт |
Не требуется |
Хирургия / удаление |
1 диск представляет собой всю внутреннюю часть канюли, включая возможную центральную ручку;
2 Критические компоненты классификации.
Острая форма BBS кажется рискованной при консервативном и эндоскопическом подходе.
Диск, расположенный вне желудка (lamina muscularis propria), должен лечить хирург.
Вторичная профилактика
В большинстве случаев новый набор для гастростомии можно ввести непосредственно через ту же стому [ 58 ]. Некоторые авторы предпочитают имплантировать новый набор ПЭГ рядом с исходной стомой [ 9 ]. «Двухэтапный подход» следует применять в случае значительных воспалительных изменений (абсцесс или флегмона) или наличия обширного дефекта после удаления диска, в то время как пациенту предоставляется назогастральное / энтеральное / парентеральное питание и обеспечивается с антибиотиками [ 52 ] с дополнительной терапией ингибиторами протонной помпы и местной терапией по показаниям.
Риск рецидива BBS невелик, если пациент и / или персонал должным образом обучены, применены все профилактические меры (ротация), а факторы риска должным образом определены и устранены. Мы можем использовать набор гастростомы баллонного типа, который несет меньший риск BBS [ 25 ], и мы можем наблюдать за пациентом эндоскопически, чтобы обнаружить ранние стадии этого осложнения.
ВЫВОД
ПЭГ - широко используемый метод питания для пациентов с хронической недостаточностью перорального приема. BBS относится к серьезным осложнениям этого метода, при котором устройство внутренней фиксации перемещается по ходу стомы за пределы желудка. Несмотря на соблюдение всех мер предосторожности, включая правильное расположение внешнего фиксатора, это осложнение действительно возникает, и больным пациентам следует предлагать раннюю диагностику и надлежащее лечение, уделяя особое внимание этическим соображениям. BBS можно лечить консервативно, хирургически или эндоскопически во многих вариантах. Правильный отбор пациента и рассечение разрастающейся ткани являются основными определяющими факторами успешной эндоскопической терапии.
.
- Специальный раздел на портале "ГАСТРОСТОМЫ"
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)














Комментарии