- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: ЖЕЛУДОЧНО-ПЛЕВРАЛЬНЫЙ СВИЩ
Полный текст статьи:
Лапароскопическая рукавная гастрэктомия (LSG, laparoscopic sleeve gastrectomy) — бариатрическое вмешательство, применяемое при лечении ожирения: в ходе операции удаляют 85% желудка и формируют анастомоз. Долгосрочные последствия таких операций для здоровья пациентов и частота летальных исходов неизвестны.
Несмотря на кажущуюся безопасность вмешательства, встречаются публикации об осложнениях после него.
Наиболее частое — несостоятельность в зоне скрепочных швов. Сроки возникновения этого осложнения не превышают 14 дней с момента выполнения операции. Клиническая картина разнообразна: от отсутствия симптомов до септического шока.
Одно из редких осложнений после LSG — желудочно-плевральный свищ. Ученые из Саудовской Аравии сообщают[1] о случае 24-летнего пациента, который был прооперирован по поводу ожирения тяжелой степени (индекс массы тела — 41 кг/м2). В течение 9 месяцев после LSG его вес снизился с 108 до 54 кг.
Через 5 месяцев после операции пациента начал беспокоить малопродуктивный кашель. При дообследовании была диагностирована пневмония, ее лечили, но состояние больного не улучшилось.
Еще через 4 месяца пациент был госпитализирован с сильной одышкой, продолжавшейся в течение четырех дней, и болями в левой половине грудной клетки. При физикальном исследовании выявлена левосторонняя пневмония, большое количество жидкости в левой плевральной полости. Выполнено дренирование плевральной полости, эффекта от лечения не отмечено. При дообследовании (рис. 1) обнаружен желудочный свищ со скоплением жидкости в проекции селезенки.
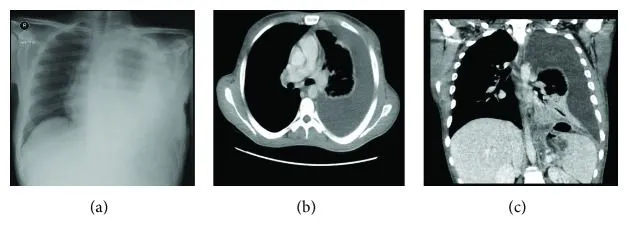
Рисунок 1 [1].
А. Рентгенограмма передней грудной клетки: большое количество жидкости в плевральной полости, ателектаз левого легкого.
B. КТ грудной клетки: большое количество жидкости в плевральной полости, полный ателектаз нижней доли левого легкого.
C. КТ брюшной полости и таза: дефект в культе желудка, жидкость в проекции селезенки, желудочно-плевральный свищ.
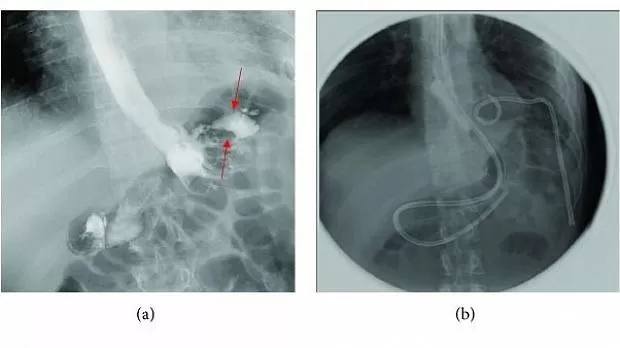
Левая плевральная полость дополнительно дренирована (8-Fr) с аспирацией содержимого из нее. КТ брюшной полости и таза выявило скопление жидкости в области селезенки 2,5 × 5,5 × 5,7 см, в том числе в области верхнего полюса органа 4 × 4,2 см, которое сообщалось со скоплением жидкости в плевральной полости объемом 1,8 × 2 × 4,2 см. При осмотре желудка выявлен дефект его стенки (рис. 2 — A). Выполнено стентирование (стент диаметром 24 мм и длиной 23 см) и установка назоеюнального зонда. Через 8 дней при контрольном исследовании затеков не выявлено (рис. 2 — B), стент был удален.
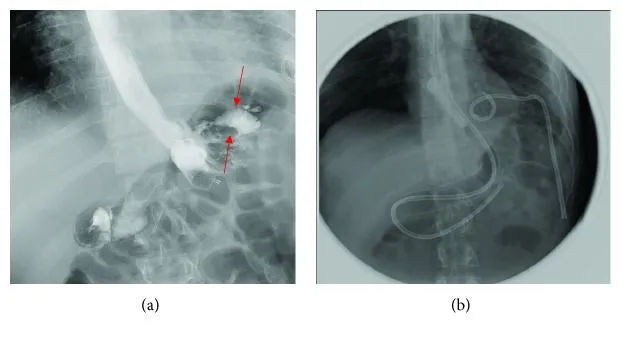
Рисунок 2 [1].
A. Эзофагогастродуоденоскопия (ЭГДС): дефект в области верхнего шва, явная экстравазация (затек) контрастного вещества на месте проксимального шва (красные стрелки).
B. Повторная ЭГДС после стентирования затеков не выявила.
Рентгенография органов грудной клетки показала улучшение. Пациент был выписан в стабильном состоянии. Обследование в клинике через 3, 6 и 15 месяцев после лечения каких-либо нарушений не выявило.
В заключение авторы делают выводы о высокой эффективности эндоскопических методик в лечении этой категории пациентов.
[1] Alghanim F., Alkhaibary A., Alzakari A., AlRumaih A. Gastropleural Fistula as a Rare Complication of Gastric Sleeve Surgery: A Case Report and Comprehensive Literature Review. Case Rep Surg. 2018. Dec 20. DOI: 10.1155/2018/2416915.
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)














Комментарии