- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Информация
- Обучение
- Классификации
- Атлас
- Quiz
- Разделы
- Пациенту
QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Статьи: ЛАРИНГОФАРИНГЕАЛЬНЫЙ РЕФЛЮКС: КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ
| Авторы: | И.В. МАЕВ, Д.Н. АНДРЕЕВ, Е.И. КУЗНЕЦОВА 1 Ю.В. СЕЛЬСКАЯ, Д.Т. ДИЧЕВА, З.Н. БОГОЛЕПОВА, 2 2021г. |
| Об авторах: |
1. Федеральное государственное бюджетное образовательное учреждение высшего образования «Московский государственный медико- стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации: 127473, Россия, г. Москва, ул. 2. Акционерное общество «Европейский Медицинский Центр»: 129090, Россия, г. Москва, ул. Щепкина, д. 35 |
Полный текст статьи:
DOI: https://doi.org/10.21518/2079-701X-2019-3-8-16
Ларингофарингеальный рефлюкс:
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ, СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ
И.В. МАЕВ1, Ю.В. СЕЛЬСКАЯ2, Д.Н. АНДРЕЕВ1, Д.Т. ДИЧЕВА1,2, З.Н. БОГОЛЕПОВА2, Е.И. КУЗНЕЦОВА1
1 Федеральное государственное бюджетное образовательное учреждение высшего образования «Московский государственный медико-
стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации: 127473, Россия, г. Москва, ул. Делегатская, д. 20, стр. 1
2 Акционерное общество «Европейский Медицинский Центр»: 129090, Россия, г. Москва, ул. Щепкина, д. 35
Информация об авторах:
Маев Игорь Вениаминович – д.м.н., профессор, академик РАН, заведующий кафедрой пропедевтики внутренних болезней и гастроэнтерологии Федерального государственного бюджетного образовательного учреждения высшего образования
«Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации, заслуженный врач РФ, заслуженный деятель науки РФ; тел.: +7 (495) 609-67-00
Сельская Юлия Викторовна – к.м.н., руководитель Клиники оториноларингологии, хирургии головы и шеи акционерного общества «Европейский Медицинский Центр»; тел.: +7 (495) 933-66-55
Андреев Дмитрий Николаевич – к.м.н., доцент кафедры пропедевтики внутренних болезней и гастроэнтерологии Федерального государственного бюджетного образовательного учреждения высшего образования «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации, научный сотрудник лаборатории функциональных методов исследования в гастроэнтерологии Федерального государственного бюджетного образовательного учреждения высшего образования «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации; тел.: +7 (495) 609-67-00; e-mail: dna-mit8@mail.ru
Дичева Диана Тодоровна – к.м.н., доцент кафедры пропедевтики внутренних болезней и гастроэнтерологии Федерального государственного бюджетного образовательного учреждения высшего образования
«Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации, врачгастроэнтеролог акционерного общества
«Европейский Медицинский Центр»; тел.:
+7 (495) 609-67-00
Боголепова Зинаида Николаевна – врачоториноларинголог, фониатр акционерного общества «Европейский Медицинский Центр»; тел.: +7 (495) 933-66-55
Кузнецова Елена Ивановна – аспирант кафедры пропедевтики внутренних болезней и гастроэнтерологии Федерального государственного бюджетного образовательного учреждения высшего образования
«Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации; тел.: +7 (495)
609-67-00
![]()
![]() Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является одной из наиболее распространенных патологий в современной клинической практике. Ларингофарингеальный рефлюкс (ЛФР) рассматривается в качестве внепищеводной манифестации ГЭРБ и характеризуется ретроградным поступлением желудочного содержимого в гортань и глотку, приводя к рецидивирующему течению отоларингологической симптоматики. Классическими проявлениями ЛФР являются осиплость, першение, сухость и ощущение комка в горле, кашель. «Золотого стандарта» диагностики ЛФР не существует.В то же время в клинической практике для верификации диагноза применяется несколько инструментальных методов: наиболее часто – ларингоскопия и ЭГДС, а в ряде случаев – 24-часовая рН-метрия иимпедансометрия. В случае установленного диагноза ЛФР рекомендована терапия ИПП с приемом в стандартной дозировке дважды в день на протяжении 3–6 мес.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является одной из наиболее распространенных патологий в современной клинической практике. Ларингофарингеальный рефлюкс (ЛФР) рассматривается в качестве внепищеводной манифестации ГЭРБ и характеризуется ретроградным поступлением желудочного содержимого в гортань и глотку, приводя к рецидивирующему течению отоларингологической симптоматики. Классическими проявлениями ЛФР являются осиплость, першение, сухость и ощущение комка в горле, кашель. «Золотого стандарта» диагностики ЛФР не существует.В то же время в клинической практике для верификации диагноза применяется несколько инструментальных методов: наиболее часто – ларингоскопия и ЭГДС, а в ряде случаев – 24-часовая рН-метрия иимпедансометрия. В случае установленного диагноза ЛФР рекомендована терапия ИПП с приемом в стандартной дозировке дважды в день на протяжении 3–6 мес.
Для цитирования: Маев И.В., Сельская Ю.В., Андреев Д.Н., Дичева Д.Т., Боголепова З.Н., Кузнецова Е.И. Ларингофарингеальный рефлюкс: клиническое значение, современные подходы к диагностике и лечению. Медицинский совет.2019; 3: 8-16. DOI: https://doi. org/10.21518/2079-701X-2019-3-8-16.
![]()
Laryngopharyngeal reflux:
CLINICAL SIGNIFICANCE, MODERN APPROACHES TO DIAGNOSIS AND TREATMENT
Igor V. MAEV1, Julia V. SELSKAYA2, Dmitry N. ANDREEV1, Diana T. DICHEVA1,2, Zinaida N. BOGOLEPOVA2, Elena I. KUZNETSOVA1
1 Federal State Budgetary Educational Institution of the Higher Education «Moscow State University of Medicine and Dentistry named after
A.I. Yevdokimov» of the Ministry of Healthcare of the Russian Federation: 127473, Russia, Moscow, 20, Delegateskaya St.
2 European Medical Center Joint Stock Company: 35, Shchepkina St., Moscow, Russia, 129090
Author credentials:
ВВЕДЕНИЕ
На сегодняшний день гастроэзофагеальная рефлюксная болезнь (ГЭРБ) по праву считается мультидисциплинарной проблемой, т. к. ассоциированные с этимзаболеванием внепищеводные синдромы встречаются в практике широкого круга интернистов – пульмонологов, отоларингологов, стоматологов и кардиологов. Под термином ГЭРБ понимают хроническое рецидивирующее заболевание, характеризующееся воспалением слизистой оболочки дистального отдела пищеводавследствие воздействия патологических гастроэзофагеальных и/или дуоденогастроэзофагеальных рефлюксов [1, 2].
Согласно Монреальской классификации ГЭРБ (2005 г.), выделяются пищеводные синдромы, проявляющиеся классическим рефлюксным синдромом (изжога,отрыжка кислым и др.), синдром некардиальной боли в грудной клетке и осложнения ГЭРБ (стриктура пищевода, пищевод Барретта, аденокарцинома пищевода) [3]. Вкачестве внепищеводных синдромов, достоверно ассоциированных с ГЭРБ, рассматриваются кашель рефлюксной природы и ларингит рефлюксной природы. Помимо этого, активно изучается роль патологического рефлюкса в развитии фарингитов, синуситов и отитов, что отражено в разделе
«внепищеводные синдромы с предполагаемой связью с ГЭРБ» вышеупомянутой классификации (табл. 1) [3].
Ларингофарингеальный рефлюкс (ЛФР) является достаточно частым внепищеводным проявлением ГЭРБ и
характеризуется ретроградным поступлением желудочного содержимого в гортань и глотку, приводя к рецидивирующему течению отоларингологическойсимптоматики [4, 5].
![]() ЛФР является инициирующим фактором многих заболеваний гортаноглотки, таких как рефлюкс-ларингит, узелковый ларингит, подскладочный стеноз,рак гортани, гранулемы и язвы [6, 7]. Чрезвычайная важность своевременной диагностики ЛФР обусловлена необходимостью адекватной медикаментозной коррекции ГЭРБ, без которой невозможно достичь стойкой ремиссии и профилактировать развитие осложнений [5, 6].
ЛФР является инициирующим фактором многих заболеваний гортаноглотки, таких как рефлюкс-ларингит, узелковый ларингит, подскладочный стеноз,рак гортани, гранулемы и язвы [6, 7]. Чрезвычайная важность своевременной диагностики ЛФР обусловлена необходимостью адекватной медикаментозной коррекции ГЭРБ, без которой невозможно достичь стойкой ремиссии и профилактировать развитие осложнений [5, 6].
ЭПИДЕМИОЛОГИЯ
Распространенность ГЭРБ возрастает ежегодно по всему миру, включая страны Западной Европы, Северной Америки, Южной Америки, гдезарегистрирован наиболее высокий уровень заболеваемости (приблизительно от 20 до 40% населения) [8, 9]. Согласно исследованию El-Serag [10], с 1976 г.отмечается прирост заболеваемости ГЭРБ и ЛФР ежегодно на 4%. При этом Национальный институт онкологии США (National cancer institute of the US)зафиксировал с 1975 г. 600% рост распространенности рака пищевода как терминального осложнения ГЭРБ [11]. Интересные результаты были получены вработе Altman et al. [12], где было показано, что в течение 11-летнего периода наблюдений зафиксировано повышение обращений
Таблица 1. Клинические синдромы, ассоциированные с ГЭРБ (Монреаль, 2005 г.) [3]
|
Пищеводные (эзофагеальные) синдромы |
Внепищеводные (экстраэзофагеальные) синдромы | ||
|
Проявляющиеся исключительно симптомами |
С повреждением пищевода (осложнения ГЭРБ) |
Установлена связь с ГЭРБ |
Предполагается связь с ГЭРБ |
|
1. Классический рефлюксныйсиндром 2. Синдром боли в груднойклетке |
1. Рефлюкс-эзофагит 2. Стриктуры пищевода 3. Пищевод Барретта 4. Аденокарцинома пищевода |
Рефлюксной природы: 1. Кашель 2. Ларингит 3. Бронхиальная астма 4. Эрозии зубной эмали |
1. Фарингит 2. Синуситы 3. Идиопатический фиброзлегких 4. Рецидивирующий среднийотит |
Table 1. Clinical syndromes associated with GERD (Montreal, 2005) [3]
![]()
пациентов к отоларингологам по поводу ЛФР в 5 раз. При этом у пациентов с дисфонией в 50% случаев выявляли ЛФР [13]. Около 10% среди всех обследованных пациентов отоларингологического профиля и у 50% пациентов, обратившихся по поводу нарушений голоса, выявлялся ЛФР [14]. Все эти данные в совокупности позволяют говоритьо том, что распространенность внепищеводных форм ГЭРБ значительно увеличивается, что требует от клинициста знаний симптоматики и актуальных методов диагностики такой формы, как ЛФР.
ПАТОФИЗИОЛОГИЯ
В норме физиологическими барьерами, препятствующими развитию ЛФР, являются:
■ запирающая активность нижнего пищеводного сфинктера;
■ пищеводный клиренс, осуществляемый за счет перистальтической активности пищевода;
■ адекватное слюноотделение;
■ воздействие силы тяжести;
■ запирающая активность верхнего пищеводного сфинктера.
В случае нарушения работы одного или нескольких вышеперечисленных протективных механизмов желудочное содержимое поступает в пищевод и ретроградно достигает гортаноглотки, индуцируя повреждение эпителия слизистой оболочки, цилиарную дисфункцию, воспаление и нарушение чувствительности [4, 6].
Считается, что карбоангидраза 3-го типа выполняет важную протективную функцию по отношению к эпителию гортани посредством активной секрециибикарбонатов и восстановления рН, измененного при патологическом воздействии кислого рефлюкса. В поддержку данной теории свидетельствуют патоморфологические данные. Так, при изучении биопсийного материала пациентов, страдающих ЛФР, установлено, что в 64% образцов слизистой гортани карбоангидраза 3-го типа не была выявлена [5].
В настоящее время рассматриваются две основные патофизиологические теории ЛФР: рефлюксная теория и рефлекторная стимуляция (рефлекторная теория) [15,16]. Рефлюксная теория подразумевает прямой механизм развития ЛФР вследствие непосредственного контакта рефлюктата с глоточным и гортанным эпителием. Внорме рН глотки составляет 7,0 Ед, что соответствует нейтральной среде, в то время как рН желудка варьирует в норме от 1,5 до 2 Ед, а в случае повышенногокислотообразования рН снижается менее 1,5 Ед. Симптоматика ЛФР является следствием непосредственного контакта кислого желудочного содержимого инейтральной среды глотки. В сравнении с эпителием пищевода эпителий зоны гортаноглотки является более чувствительным. Так, даже небольшое воздействиерефлюктата приводит к повреждению слизистой этой зоны, что было доказано в ряде исследований [16–18]. Изначально существовала гипотеза, что важнейшимпоражающим агентом в развитии ЛФР является пепсин, однако на сегодняшний день данные многочисленных работ позволяют говорить о патогенетическом влиянии одновременно трех воздействующих факторов: соляной кислоты, пепсина и желчных кислот [15]. Стоит отметить, что 50 эпизодов гастроэзофагеального рефлюксаотносятся к физиологической норме, однако в гортани уже три эпизода могут вызвать серьезные повреждения [18].
Пепсин является одним из компонентов рефлюктата, обладающим значительными альтерирующими свойствами. Он воздействует на клетки гортани ивнутриклеточные компартменты, такие как аппарат Гольджи и лизосомы, ввиду низкого значения их рН (5,0 и 4,0 соответственно). Под воздействиемпепсина происходит дилатация клетки, что является маркером как ГЭРБ, так и ЛФР [19]. При значении рН 6,8 Ед пепсин, длительно находящийся в тканях гортани, может активироваться при последующих эпизодах рефлюкса или при поступлении ионов водорода из других источников, в т. ч. и приопределенной диете [20]. Присутствие пепсина в тканях ассоциировано с истощением уровня защитных протеинов, таких как карбоангидраза, Е-кадгерин иэпителиальный стресспротеин-70 [21].
Что касается рефлекторной теории, то она подразумевает наличие низкого гастроэзофагеального рефлюкса, сопровождающегося симптомами ЛФР [22]. Патогенетически этот процесс складывается из двух компонентов: гортанного хеморефлекса, возникающего при афферентной стимуляции верхнегогортанного нерва, а также стимуляции блуждающего нерва [22, 23].
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
При обсуждении клинических аспектов представляется важным дифференцировать клинические проявления![]() классического рефлюксного синдрома ивнепищеводные синдромы, ассоциированные с ГЭРБ, в частности с ЛФР. Согласно данным исследования Koufman [14], в котором приняли участие 899 пациентов, покашливание было выявлено у 87% пациентов с ЛФР и всего у 3% пациентов с классической формой ГЭРБ. С другой стороны, лишь у 20%больных с диагнозом ЛФР при прицельном опросе выявлялись жалобы на изжогу или чувство ретростернального жжения, в то время как у пациентов склассической формой ГЭРБ данные жалобы наблюдались в 83% случаев. Следует отметить, что симптоматика ЛФР достаточно неспецифична. Вбольшинстве случаев пациенты с изменениями голоса и состояния ротоглотки обращаются к ЛОР-специалистам, и те, в свою очередь, должныдифференцировать ЛФР как внепищеводный синдром, ассоциированный с ГЭРБ, от собственно отоларингологической патологии, приводящей квоспалительным изменениям в гортаноглотке [5]. В связи с этим необходим тщательный сбор жалоб и анамнеза. Традиционно к клиническим при-
классического рефлюксного синдрома ивнепищеводные синдромы, ассоциированные с ГЭРБ, в частности с ЛФР. Согласно данным исследования Koufman [14], в котором приняли участие 899 пациентов, покашливание было выявлено у 87% пациентов с ЛФР и всего у 3% пациентов с классической формой ГЭРБ. С другой стороны, лишь у 20%больных с диагнозом ЛФР при прицельном опросе выявлялись жалобы на изжогу или чувство ретростернального жжения, в то время как у пациентов склассической формой ГЭРБ данные жалобы наблюдались в 83% случаев. Следует отметить, что симптоматика ЛФР достаточно неспецифична. Вбольшинстве случаев пациенты с изменениями голоса и состояния ротоглотки обращаются к ЛОР-специалистам, и те, в свою очередь, должныдифференцировать ЛФР как внепищеводный синдром, ассоциированный с ГЭРБ, от собственно отоларингологической патологии, приводящей квоспалительным изменениям в гортаноглотке [5]. В связи с этим необходим тщательный сбор жалоб и анамнеза. Традиционно к клиническим при-
знакам ЛФР принято относить:
■ осиплость;
■ дисфонию;
■ першение, боль или жжение в горле;
■ частое покашливание;
■ хронический кашель;
■ чувство кома в горле;
■ апноэ;
■ ларингоспазм;
■ дисфагию;
■ отечность слизистой (эдема) гортаноглотки;
■ постназальный затек.
Наиболее часто встречающимися симптомами в клинической практике являются: покашливание, кашель, осиплость и чувство кома – инородного тела в горле. Осиплость можно отнести к преходящим симптомам, появляющимся по утрам и уменьшающимся в течение дня [24]. Ввиду того, что клиническая картинамалоспецифич-
на, перед исследователями встал серьезный вопрос о наиболее эффективной диагностике рассматриваемой патологии. При первичном приеме пациента существенную помощь могут оказать опросники. Belafsky et al. [25] разработали опросник «Индекс симптомов рефлюкса» (RSI), состоящий из 9 пунктов,для объективизации симптоматики и установления тяжести состояния пациента. Шкала для каждого из пунктов градируется от 0 (нет данной проблемы) до 5(очень выраженный симптом/жалоба) баллов (табл. 2). Авторы продемонстрировали высокую воспроизводимость результатов, сумма баллов свыше 13свидетельствует о наличии патологических рефлюксов.
ДИАГНОСТИКА
Далее остановимся на инвазивных методиках диагностики ЛФР, которые включают в себя ларингоскопию, фиброоптическую ларингоскопию, рН-метрию, а также импедансометрию [4, 6].
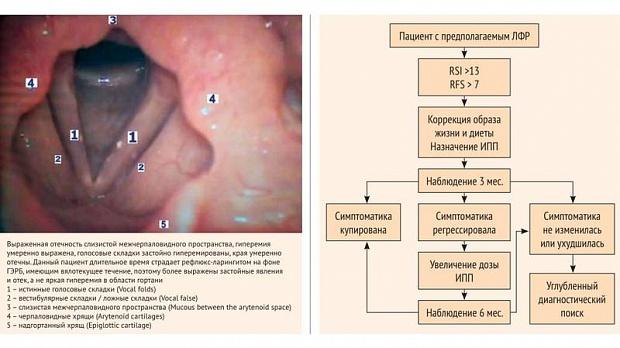
В рутинной клинической практике ларингоскопическое исследование достаточно часто применяют для диагностики изменений гортаноглотки, ассоциированных с ГЭРБ. В целом ларингоскопические маркеры ЛФР представлены такими неспецифическими признаками поражения гортани, как отек игиперемия задней стенки глотки, отек черпаловидных хрящей и межчерпаловидного пространства, эдема у входа в пищевод (рис. 1, 2). Также достаточночасто выявляются гранулемы и подглоточный отек – в 90% случаев у пациентов с ЛФР [5]. Помимо этого, возможно развитие ассоциированной патологии, такой как подскладочный стеноз, ларингоспазм, обструктивное апноэ, бронхоэктазы, риниты и хронические риносинуситы [4]. Однако стоит отметить, что,по мнению ряда исследователей, подобные находки могут выявляться и у здоровых лиц. Получаемые данные при ларингоскопии в значительной мере зависятот диагностического опыта врача и оптического качества аппаратуры [26].
Table 2. Reflux symptom index (RSI)
|
Как Вы оцените качество Вашего уровня жизни за последний месяц с учетомналичия нижепредставленных жалоб? Обведите подходящий ответ справа взависимости от степени выраженности симптома |
0 = нет жалобы 5 = очень выраженный симптом | |||||
|
1. Осиплость или изменение голоса |
0 |
1 |
2 |
3 |
4 |
5 |
|
2. Покашливание, першение |
0 |
1 |
2 |
3 |
4 |
5 |
|
3. Образование слизи или постназальный затек |
0 |
1 |
2 |
3 |
4 |
5 |
|
4. Трудности при глотании твердых или жидких веществ/таблеток |
0 |
1 |
2 |
3 |
4 |
5 |
|
5. Приступы кашля после еды или при принятии горизонтального положения |
0 |
1 |
2 |
3 |
4 |
5 |
|
6. Трудности при дыхании или эпизоды удушья/ларингоспазм |
0 |
1 |
2 |
3 |
4 |
5 |
|
7. Длительные приступы кашля |
0 |
1 |
2 |
3 |
4 |
5 |
|
8. Чувство кома в горле или инородного тела |
0 |
1 |
2 |
3 |
4 |
5 |
|
9. Изжога, чувство жжения за грудиной, в области пищевода, боль за грудиной, расстройствопищеварения |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
Сумма баллов |
| ||||
Использование фиброоптической ларингоскопии является наиболее информативным методом диагностики ЛФР. С целью объективизации трактовкивыявляемых ларингоскопических признаков была разработана оценочная шкала RFS (табл. 3), в которой перечислены возможные изменения слизистой глотки,гортани, голосовых связок. Максимально возможный балл по этой шкале составляет 26, но уже при достижении 7 баллов у пациен-
тов можно заподозрить ЛФР [27]. Рассматриваемая шкала продемонстрировала высокую воспроизводимость в клинической практике. Более того, она можетбыть использована для оценки эффективности лечения в динамике [6]. Большую диагностическую проблему представляет то, что ларингоскопическиенаходки не являются высокоспецифичными для ЛФР и могут в ряде случаев выявляться и у пациентов с не ассоциированной с ГЭРБ патологиейгортаноглотки. В то же время ряд исследователей считает, что повреждения голосовых связок более специфичны для ЛФР, что подтверждается 88%эффективностью купи-
рования симптомов ЛФР на фоне приема ИПП [28].
Эндоскопическое исследование верхних отделов ЖКТ (ЭГДС) является высокоинформативным методом, позволяющим верифицировать форму ГЭРБ (неэрозивная форма или рефлюкс-эзофагит). Неэрозивная форма ГЭРБ представлена катаральными изменениями нижней трети пищевода. В свою очередь картина рефлюкс-эзофагита может в значительной мере варьировать в зависимости от выраженности повреждения слизистой [2]. В целом в рамках диагностики ЛФР ЭГДС является дополнительной методикой, подтверждающей наличие патологического рефлюкса при визуализации патологических изменений нижней трети пищевода. Однако в ряде случаев при ЭГДС не удается выявить визуальные признаки поражения слизистой пищевода, что непозволяет полностью исключить патологический гастроэзофагеальный рефлюкс и может свидетельствовать об эндоскопически негативной ГЭРБ.
В вышеупомянутом случае для диагностики ГЭРБ и ЛФР целесообразно применение 24-часовой рН-метрии. При этом исследовании в пищевод ижелудок пациента
Таблица 3. Шкала рефлюкс-признаков (RFS)
|
Подскладочный отек |
0 = отсутствует 2 = присутствует |
|
Облитерация желудочков гортани |
0 = отсутствует 2 = присутствует |
|
Эритема/гиперемия черпаловидных хрящей |
0 = отсутствует 2 = присутствует |
|
Отек голосовых складок |
0 = отсутствует 2 = присутствует |
|
Диффузный отек гортани |
0 = отсутствует 2 = присутствует |
|
Гипертрофия межчерпаловидной области |
0 = отсутствует 2 = присутствует |
|
Грануляционная ткань |
0 = отсутствует 2 = присутствует |
|
Вязкая мокрота в гортани |
0 = отсутствует 2 = присутствует |
|
Сумма баллов |
|
интраназально вводится зонд, снабженный 3 или 5 датчиками, регистрирующими рН каждые 5 сек. При обследовании пациента с ЛФР 2 датчика располагаются впищеводе, 1 – в теле желудка. Такое положение датчиков позволяет получить график уровня рН в теле желудка, а также в нижней и средней трети пищевода. Значимыми для ЛФР являются «высокие» рефлюксы, т. е. регистрирующиеся не только в дистальной, но и в средней и верхней трети пищевода. За время исследования пациентзаписывает в дневнике возникающие у него жалобы, фиксируя время их возникновения и продолжительность. При 24-часовой рН-метрии наиболее четко диагностируются гастроэзофагеальные кислые рефлюксы, однако для выявления дуоденогастроэзофагеальных щелочных рефлюксов более информативна рН-импедансометрия [29]. В пользу наличия ЛФР свидетельствует регистрация снижения рН менее 4 Ед на обоих датчиках (включая проксимальный), что позволяетзафиксировать клинически значимый кислый высокий рефлюкс. Помимо этого, регистрирующее устройство позволяет определить общее количество патологическихрефлюксов, количество рефлюксов продолжительностью более 5 мин, общее суммарное время «закисления» в пищеводе на протяжении 24 ч исследования. Согласно рH-метрическим данным, ЛФР вероятен в случае регистрации патологических кислых рефлюксов проксимальным датчиком на уровне рН менее 4 Ед в течение более1% времени исследования (при расчете за 24 ч исследования) [30]. 24-часовая рН-метрия является крайне важным, но не исчерпывающим методом диагностикиЛФР в силу того, что лишь у 54% пациентов отмечаются диагностически значимые изменения [31]. Помимо этого, проведение суточного исследования достаточно нагрузочно для пациента и затруднительно при обследовании в амбулаторных условиях в РФ.
Орофарингеальный мониторинг / ротоглоточное мониторирование рН удобно в силу меньшей инвазивности, т. к. введение зонда не требует рентгенконтроляи предварительного проведения ЭГДС для исключения дивертикулов и варикозного расширения вен пищевода как противопоказаний к внутрипищеводномувведению зонда. Хотя ряд исследователей считают данную методику более информативной в рамках диагностики ЛФР, нежели 24-часовую рН-метрию, эти данные вызывают ряд возражений в силу ограничений по времени ротоглоточного мониторирования [32, 33]. Важную роль в генезе формирования ЛФР играют патологические рефлюксы, возникающие в ночное время, когда пациент длительно пребывает в горизонтальном положении, отсутствует компонентклиренса пищевода за счет силы тяжести, активно реализующийся в вертикальном положении тела. Таким образом, ночные рефлюксы являются более длительными по времени и могут быть зафиксированы лишь при суточном мониторировании рН.
![]()
Ввиду относительно низкой специфичности ларингоскопической методики и нагрузочности для пациента 24-часовой рН-метрии более широкое распространение в амбулаторной практике получил диагностический тест с эмпирической терапией ингибиторами протонной помпы (ИПП). В случаеназначения данной терапии ИПП принимается 2 р/сут в стандартной дозе на протяжении 1–3 мес. [34, 35].
ЛЕЧЕНИЕ
Лечение ЛФР сопряжено с терапией ГЭРБ и помимо медикаментозной коррекции включает диетотерапию и модификацию образа жизни [1, 4, 6, 36].Подробный расспрос пациента о его образе жизни, характере и режиме питания позволяет индивидуализировать предлагаемые ему рекомендации взависимости от конкретных, выявленных у данного больного факторов, способствующих развитию патологического рефлюкса [37]. Это повышает довериепациента к врачу, его комплаентность. В пользу эффективности модификации образа жизни свидетельствуют результаты рандомизированныхконтролируемых исследований, в ходе которых продемонстрировано улучшение симптоматики ЛФР при изменении образа жизни пациентами в течение 2мес. [38, 39]. Основные рекомендации для пациента состоят в следующем:
■ отказаться от курения;
■ воздерживаться от употребления алкоголя;
■ контролировать массу тела в пределах нормы;
■ спать с приподнятым головным концом кровати (на 15 см);
■ исключить физические нагрузки, повышающие внутрибрюшное давление, в т. ч. ношение корсетов, тугих поясов, бандажей;
■ скорректировать режим питания и диетические пристрастия:
• избегать обильных приемов пищи; принимать пищу 3–4 раза в день, причем в последний раз – не позднее чем за 3 ч до сна;
• не принимать горизонтального положения (не лежать) сразу после приема пищи;
■
исключить из рациона продукты и напитки, снижающие давление НПС, повышающие интрагастральное давление и обладающие раздражающим действием на слизистую оболочку пищевода:
• богатые жиром (цельное молоко, сливки, жирная рыба, гусь, утка, свинина, жирная говядина, баранина, торты, пирожные);
• содержащие кофеин (кофе, крепкий чай, кола, энергетические напитки);
• содержащие перечную мяту и перец;
• цитрусовые, томаты, лук, чеснок;
• газированные напитки;
■ не принимать медикаментозные препараты, индуцирующие возникновение рефлюксов (седативные, транквилизаторы, трициклические антидепрессанты, антипаркинсонические, нитраты, блокаторы Са2+ каналов, антагонисты α-адренорецепторов, агонисты β-адренорецепторов, антихолинергические, простагландины, миотропные спазмолитики, теофиллин, прогестерон).
Стандартным методом консервативной терапии при лечении ЛФР является применение ИПП [4, 6, 40].
Метаанализ, обобщивший результаты 8 исследований (370 пациентов), продемонстрировал, что ИПП эффективнее плацебо в купировании симптоматики ЛФР (ОШ 1,22;95% ДИ 0,93–1,58) [41]. В другом метаанализе 13 рандомизированных контролируемых исследований (831 пациент) было показано, что применение ИПП приводит кболее выраженному регрессу клинических проявлений ЛФР по данным опросника RSI в сравнении с плацебо (стандартизированная разница средних = 3,65; 95% ДИ1,56–5,75) [42]. Стоит отметить, что наилучшие результаты достигаются при длительности терапии с применением ИПП более 8 нед. [43]. В целом полное купированиесимптоматики ЛФР отмечается через 3–6 мес. непрерывного приема ИПП [44]. В клинической практике пациентам с установленным ЛФР рекомендуется прием ИПП встандартной дозе 2 р/ сут за 30–60 мин до еды [4]. В случае отсутствия клинического ответа на длительную терапию ИПП в течение 3 мес. пациент должен быть вновьобследован с целью исключения ларингита другой этиологии (рис. 3).
Выбор оптимального ИПП для лечения ЛФР является актуальной задачей для клинициста, т. к. терапия любой внепищеводной манифестации ГЭРБ требуетстойкой, длительной и предсказуемой кислотосупрессии [45]. Рефрактерность или недостаточная эффективность лечения может быть обусловлена фармакокинетическими причинами, отражающимися в вариативной эффективности отдельных представителей ИПП у различных пациентов. В первую очередьэффективность ИПП детерминирована полиморфизмом гена, кодирующего изоформу цитохрома P450 2С19 (CYP2C19). Для нивелирования этой зависимости в клинической практике целесообразно использовать ИПП, представленные однонаправленными энантиомерами, а не рацематами (смесями разнонаправленных энантиомеров) [46]. ИПП нового поколения – декслансопразол (Дексилант) представляет собой R-энантиомер молекулы лансопразола, обладающий меньшейаффинностью к CYP2C19, а следовательно, пре-
диктивным кислотосупрессирующим действием, что актуализирует его использование у пациентов с внепищеводными манифестациями ГЭРБ, включаяЛФР. Помимо этого, отличительной особенностью декслансопразола является его лекарственная форма выпуска: капсулы двойного отсроченного высвобождения (DDR; пер. с англ. dual delayed release) [45, 46]. Каждая капсула DDR состоит из двух типов гранул, высвобождающих активное вещество на различных уровнях рН (5,5 и 6,75) [47]. Первый тип гранул (25% от дозы препарата) был разработан для быстрого высвобождения препарата после того,как гранулы достигнут проксимальной части двенадцатиперстной кишки, в то время как гранулы второго типа (75% от дозы препарата) проводятся дальше попищеварительному тракту – до дистального отдела тонкой кишки [48]. В результате фармакокинетический профиль декслансопразола характеризуетсяналичием двух пиков, в отличие от традиционных ИПП, для которых характерно наличие лишь одного пика. Формирование двух пиков Tmax: 1–2 ч,
![]() 4–5 ч обеспечивает устойчивую концентрацию препара-
4–5 ч обеспечивает устойчивую концентрацию препара-
та в крови до 6,4 ч, в то время как для традиционной лекарственной формы лансопразола с однократным высвобождением этот показатель равен 2,8–3,2 ч [47,49]. В результате технология DDR формы выпуска декслансопразола обеспечивает пролонгированное действие препарата.
Эффективность декслансопразола в рамках терапии ГЭРБ была доказана в рандомизированных контролируемых исследованиях. В трех работахдекслансопразол в дозе 60 мг/сут оказался более эффективным при лечении эрозивных форм ГЭРБ по сравнению с плацебо и лансопразолом [50, 51].Подобные результаты были также продемонстрированы в популяции пациентов с неэрозивной формой ГЭРБ [52, 53].
Таким образом, пролонгированный профиль антисекреторного действия и доказанная эффективность декслансопразола позволяют рассматривать егокак эффективное средство терапии ГЭРБ и ее внепищеводных проявлений, включая ЛФР, даже при однократном приеме препарата. С учетом того, чтодвукратный прием снижает приверженность терапии и чаще сопровождается прекращением лечения, прием препарата 1 р/сут может способствоватьулучшению комплаентности [54].
Важно отметить, что одной из проблем терапии пациентов с ГЭРБ является резистентность к терапии ИПП, которая зависит от клинической формы исоставляет от
40 до 50% у пациентов с неэрозивной рефлюксной болезнью и от 6 до 15% у пациентов с эрозивным эзофагитом [29, 55, 56]. Главными причинами резистентности к терапии ИПП являются: неправильный прием ИПП (у большинства ИПП, препарат необходимо принимать за 30 мнут до еды), недостаточная длительность действия ИПП, развитие ночных кислотных прорывов, высокий индекс массы тела и необходимость приема ИПП два раза всутки, что является применением препарата вне инструкции и снижает комплаенс пациента [56, 57]. В свою очередь препарат Дексилант нивелируютбольшинство факторов резистентности к терапии ИПП. Так, отмечено, что декслансопразол можно принимать вне зависимости от приема пищи, препаратдействует длительно и поддерживает рН>4 в среднем в течение суток и, в отличие от эзомепразола, препятствует наступлению ночных кислотных прорывов,а также эффективно купирует изжогу у пациентов с высоким индексом массы тела [48, 52, 58–60]. Стоит отметить, что декслансопразол показал свою эффективность у пациентов, которые вынуждены были принимать традиционные ИПП 2 раза в сутки по причине недостаточной эффективностиоднократного приема. Эти пациенты были включены в исследование, в котором их переключали с приема традиционных ИПП 2 раза в сутки, на приемпрепарата Дексилант 1 раз в сутки в дозе 30 мг, в результате было отмечено, что у 88% пациентов сохраняется эффективный контроль над изжогой припереходе на прием препарата Дексилант 1 раз в сутки в дозе 30 мг, что указывает на высокую эффективность данного инновационного ИПП [61, 62].
Хирургический способ лечения ЛФР применяется лишь у тех пациентов, у которых консервативные методы не оказались эффективными. К антирефлюксной терапии относится метод фундопликации, позволяющий смоделировать новый клапанный заслон в области нижнего пищеводного сфинктера, что предотвращаетпатологическое
влияние гастроэзофагеального рефлюкса [1, 6, 36]. На сегодняшний день фундопликация по Ниссену является наиболее распространенной и эффективнойметодикой хирургического лечения ГЭРБ [63]. Согласно данным, полученным в исследовании Deveny [64], у 73% пациентов с нарушением голоса и воспалительными изменениями слизистой гортани наступало значительное клинико-эндоскопическое улучшение после проведенного хирургическоголечения.
ЗАКЛЮЧЕНИЕ
Таким образом, в настоящее время ЛФР рассматривается в качестве внепищеводной манифестации ГЭРБ. Классическими проявлениями ЛФР являются осиплость, першение, сухость и ощущение комка в горле, кашель.
«Золотого стандарта» диагностики ЛФР не существует. В то же время в клинической практике для верификации диагноза применяется несколько инструментальных методов: наиболее часто – ларингоскопия и ЭГДС, а в ряде случаев – 24-часовая рН-метрия и импедансометрия. В случаеустановленного диагноза ЛФР рекомендована терапия ИПП с приемом в стандартной дозировке дважды в день на протяжении 3–6 мес. ![]()
.
Список литературы:
Рекомендуемые статьи
При эндоскопическом исследовании в случае бронхоэктазов в стадии ремиссии выявляется
частично диффузный бронхит I степени воспаления
Активируйте PUSH уведомления в браузер
Отключите PUSH уведомления в браузер
Содержание
Интернет магазин
Популярное
- О нас
- Правовые вопросы
- Политика
обработки персональных
данных EndoExpert.ru - Связаться с нами
- Стать партнером
© 2016-2022 EndoExpert.ru

Вы находитесь в разделе предназначенном только для специалистов (раздел для пациентов по ссылке). Пожалуйста, внимательно прочитайте полные условия использования и подтвердите, что Вы являетесь медицинским или фармацевтическим работником или студентом медицинского образовательного учреждения и подтверждаете своё понимание и согласие с тем, что применение рецептурных препаратов, обращение за той или иной медицинской услугой, равно как и ее выполнение, использование медицинских изделий, выбор метода профилактики, диагностики, лечения, медицинской реабилитации, равно как и их применение, возможны только после предварительной консультации со специалистом. Мы используем файлы cookie, чтобы предложить Вам лучший опыт взаимодействия. Файлы cookie позволяют адаптировать веб-сайты к вашим интересам и предпочтениям.
Я прочитал и настоящим принимаю вышеизложенное, хочу продолжить ознакомление с размещенной на данном сайте информацией для специалистов.
















.jpg)




.png)
















Комментарии